
水痘
水痘(みずぼうそう)は、varicella-zoster virus(VZV:水痘帯状疱疹ウイルス)によって、発疹(水疱)を形成する。VZVは、終生、体内の脊髄後根神経節(dorsal root ganglia cells)に潜伏感染し、免疫力が低下した時に再燃して、帯状疱疹(herpes zoster)として発症する。
水痘は、発疹が出現する約24〜48時間前から、出現4〜5日後、あるいは痂皮化するまでの期間(3〜7日間)、感染力がある。
ウイルス(VZV)は、寒さと乾燥に強く、熱に弱い:水痘は、冬期〜春期に流行する。
水痘は、小児では、軽症に経過することが多いが、成人になって、発症すると、重症な経過を取ることもある。
1.感染経路
水痘は、水痘帯状疱疹ウイルス(VZV)に感染した後、14日程の潜伏期間の後、発熱、倦怠感などと共に、躯幹から発赤が出現し、顔面、四肢に、広がる。発赤は、12〜24時間後には、丘疹から、水疱を形成し、やがて、痂皮を形成する。初期の水痘:紅い点状の小丘疹が出現し、一部露滴状の水疱を形成している
水痘は、冬から春にかけて流行する(帯状疱疹の発症は、季節で変動しない)。
米国では、水痘で年間11,000〜15,000人が入院し、100〜150人が死亡する。
1).経気道的飛沫感染
水痘患者の飛沫には、ウイルス(VZV)が含まれる:上気道や下気道から排出された飛沫(droplet)が、空気中を漂い、経気道的に侵入する。なお、水痘患者の水疱(液)に、直接、あるいは、間接に接触しても、ウイルスは、感染しないとされる。水痘患者は、潜伏期間後半から、感染源となる:発疹が出現する約24〜48時間前でも、気道粘膜(咽頭など)から、ウイルスゲノムが検出される。
空気感染で、飛沫を吸い込むと、ウイルスが、鼻咽頭の気道粘膜から侵入し、所属リンパ節で増殖する。その後、ウイルス感染後4〜6日で、一次ウイルス血症を起こし、ウイルスは、肝臓、脾臓などに散布される。ウイルスは、そこで増殖した後、二次ウイルス血症を起こし、皮膚に広がり発疹や水疱を形成する。水痘の写真:白色に見えるのは、水疱部に塗ったフェノール亜鉛華軟膏
水痘の発疹は、丘疹→水疱→膿疱→痂皮と移行するが、各段階の発疹が混在する。
水痘の発疹は、最初は、紅い点状の小丘疹として出現し、速やかに紅暈に囲まれた露滴状の水疱を形成する。水疱は、壁が薄く、透明で、水が溜まっていて、柔らかく、掻いたりすると、破れ易い。水疱は、3日目頃から中央がつぶれて、輪状〜臍状に変化し、次第に乾燥して、痂皮を形成する。透明だった水疱は、次第に白濁し、5日目頃に、黄色の膿疱状になることもある(水疱内に、好中球が増加しているが、細菌は陰性のことが多い)。黄色の水疱は、透明な水疱より、痂皮になるまで、時間がかかる(黄色の水疱は、他の透明の水疱が、痂皮化が終わった、10日目頃から、痂皮化が始まる)。痂皮は、1週間程度で、脱落するが、痕が残ることもある。
免疫力(細胞性免疫能)が低下していると、水疱の大きさが大きく(通常の水痘は水疱の直径2〜3mm)、痂皮を形成するのに、時間を要する。
感染率は、家庭内(household transmission)では、80〜90%、学校内(school classroom)では、30%以下とされる。家族内に患者が出た場合(家族が水痘を発症した場合)、同居の家族(下の兄弟など)は、80〜100%の確率で感染し、一緒に遊んだ友達が水痘を発症した場合、50〜60%の確率で感染すると言う。
水痘の伝染力は、麻疹に次いで、強い。家庭内(家族内)感染では、発疹の数が、多い傾向がある(家庭内感染では、感染されるウイルス量が、学校内などでの感染より、多い)。生後6カ月以内の乳児は、母親が、水痘の既往があれば、移行抗体により、感染が防御され発症しないが、母親の抗体価が低い場合には、発症する。その場合、水疱の数は少ないが、水疱が痂皮化するまで、期間を要する傾向がある。
水痘は、一般に、小児期に、水痘ウイルスに感染して、発症することが多いが、家庭内感染を逃れて、免疫がないまま成人になってから、水痘ウイルスに感染して、水痘を発症することもあり、その場合、発熱、発疹(水疱)などの症状が、重く出ることが多い。水痘ウイルス(VZV)は、年間の平均気温が25度以上の地域では流行しないと言われ、インドネシアなどの外国から日本にやって来た外国人の成人は、小児時期に水痘に罹患していなくて、水痘に罹患することが多い。
水痘は、希に、不顕性感染がある:ウイルスが、感染しても、水痘を発症しない。抗体は、出来るが、ウイルスは、終生、体内に潜伏感染する。
発疹は、頭部(scalp)、顔面(face)や、胴体(trunk)に最初に現れることが多い(肛門周囲に現れることもある)。
発疹の数(number of varicella lesions)は、平均300程度(無治療の場合)。
水痘の発疹は、最初に、胴体(躯幹部)に小紅丘疹として現われることが多く、次いで、顔や頭部(有髪皮膚面)に現われ、四肢に広がる。水痘の発疹や水疱は、手の平(手掌)や、足の裏(足底:足蹠=そくせき)に現われることは稀。
水痘の発疹は、最初に、肛門周囲に現れることがある。
2).接触感染
水痘や帯状疱疹の、水疱内のウイルスと直接に接触して、感染する。
水痘や帯状疱疹の水疱には、10の何乗ものVZVウイルス粒子が含まれている。水疱内のウイルスが着衣につくこともある。VZVウイルスは、高熱や乾燥に弱いので、高熱滅菌をする(着衣・衣服を、熱湯中で、1〜2時間浸す)。または、日(日光)に当てて、十分に乾燥させると、感染力を低下させることが可能。
80度10分間の熱水消毒により、芽胞を除いて、ほとんどの病原体(栄養型細菌、結核菌、真菌、ウイルス)を、感染不可能な水準に、死滅または不活性化することが可能。
2.発熱
発疹出現1〜2日前から、発熱することがある。熱型は、稽留熱。
成人が、水痘を発症すると、高熱が続したり、発疹(水疱)の数が、多く、重症になる傾向がある。
発熱は、発疹が現れてから、2〜4日間続く。
水痘の発熱は、38℃前後で、2〜5日間続くこともある。
水痘は、全経過中、発熱が見られない(無熱)で経過することも少なくない。
水痘は、小児では全身状態はあまり侵されないことが多い。食欲もやや低下する程度。痒み(掻痒感)は、酷くない(睡眠障害にならない)。
3.潜伏期
水痘の潜伏期は、14日間(10〜21日)。
6カ月未満の乳児の水痘は、特に家庭内感染した場合は、発症するまでの潜伏期間が14日間より短く、発疹(丘疹)が出現した後、水疱が瘡蓋になるまで、時間がかかる傾向がある。
2カ月乳児の水痘の写真を以下に示す。白色に見えるのは、水疱部に塗ったフェノール亜鉛華軟膏(カチリ)。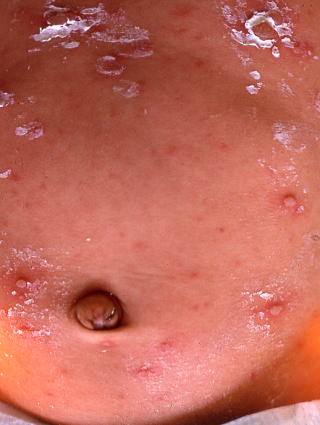 水痘の発疹(水疱)は、病初期には、蚊などの虫刺されと鑑別が困難な場合もあるが、頚部や、髪の毛の生え際に、発疹がある場合は、水痘である可能性が高い。水痘は、髪の毛の生え際や、頚部に、最初の水疱が、出現することがある。水痘では、口腔内に粘膜疹(アフタ様の潰瘍)が見られる場合もあるが、手足口病、ヘルパンギーナなどとの鑑別を要する。また、水痘は、掌(手の平)、足底(足の裏)には、病変が出現しにくいが、これらの部位に病変が認められれば、水痘である可能性より、虫刺されである可能性の方が、高い(水疱や帯状疱疹の発疹や水疱は痛痒く、虫刺されの発疹は痒い)。水痘の発疹は、足底に出来ないと言われて来たが、特に、水疱の数が多い重症例では、足底にも、発疹が形成される場合もある。
水痘の発疹(水疱)は、病初期には、蚊などの虫刺されと鑑別が困難な場合もあるが、頚部や、髪の毛の生え際に、発疹がある場合は、水痘である可能性が高い。水痘は、髪の毛の生え際や、頚部に、最初の水疱が、出現することがある。水痘では、口腔内に粘膜疹(アフタ様の潰瘍)が見られる場合もあるが、手足口病、ヘルパンギーナなどとの鑑別を要する。また、水痘は、掌(手の平)、足底(足の裏)には、病変が出現しにくいが、これらの部位に病変が認められれば、水痘である可能性より、虫刺されである可能性の方が、高い(水疱や帯状疱疹の発疹や水疱は痛痒く、虫刺されの発疹は痒い)。水痘の発疹は、足底に出来ないと言われて来たが、特に、水疱の数が多い重症例では、足底にも、発疹が形成される場合もある。
水痘では、眼瞼や結膜(conjunctivae)に水疱性病変(have vesicular lesions)が現れることが多い。しかし、水痘で、角膜が侵されたり、重度の眼合併症を起こすことは、稀。
水痘では、口腔粘膜、鼻粘膜、咽頭や咽頭粘膜、口唇、陰部にも、病変(水疱、潰瘍)が現れ、疼痛が強いことがある。
潜伏期間中に、インフルエンザに罹ると、発症するまでの潜伏期間は、長くなるが、症状は、軽くなる傾向がある。
ウイルス(VZV)に感染してから、発症するまでの、潜伏期間中の発熱は、症状を軽くする。しかし、ウイルス(VZV)に感染する前に、肺炎など、他の感染症に罹っていると、発症時に、水痘の症状が、重症遷延化しやすい。また、水痘発症後、他の感染症を発症すると、重症遷延化しやすい。
4.予防投与
水痘の潜伏期は、14日:水痘患者に接触した後、14日後が、発病予定日。
水痘帯状疱疹ウイルス(VZV)や単純ヘルペスウイルス(HSV)に対する抗ウイルス剤には、アシクロビル(ACV:Aciclovir:医薬品名ゾビラックスなど)があり、日本では、保険適用が承認されている。
アシクロビル(ACV)を0.05g/kg/day(常用量の4分の1)を、発病予定日の2日前(兄弟は、3日前)から服用させると、症状を軽く出来る(保険制度では、予防投与は、認められていない)。
なお、ACVは、水痘の治療には、発症後、3日以内に、0.2g/kg/dayを内服させる(アシクロビル20mg/kg/1回を1日4回を内服させる:5日間)。アシクロビル(ACV)の1回最高用量は、800mg(ゾビラックス顆粒40%の1回最高用量は、2g:ゾビラックス顆粒40%の1日最高用量は、8g)。
アシクロビル(ACV:9-[(2-hydroxyethoxy)methyl]guanine)は、水痘帯状疱疹ウイルス(VZV)や単純ヘルペスウイルス(HSV)に感染した細胞に入ると、ウイルス性チミジンキナーゼにより1リン酸化され、細胞性キナーゼによりリン酸化され、アシクロビル3リン酸(ACV-TP)となる。アシクロビル3リン酸(ACV-TP)は、正常基質であるdGTPと競合し、ウイルスDNAポリメラーゼによりウイルスDNAの3'末端に取り込まれ、ウイルスDNA鎖の伸長を停止させ、ウイルスDNAの複製を阻害する(水痘帯状疱疹ウイルスや単純ヘルペスウイルスの増殖を抑制する)。アシクロビル(ACV)は、水痘帯状疱疹ウイルス(VZV)や単純ヘルペスウイルス(HSV)に感染した細胞内のウイルス性チミジンキナーゼにより1リン酸化されるので、ウイルス非感染細胞に対する障害性は、低いと考えられている。
アシクロビル(ACV)は、乳汁中(母乳中)にも移行する(乳汁中アシクロビル濃度は、血漿中アシクロビル濃度の0.6〜4.1倍を示す)。授乳中の婦人は、アシクロビル(ACV)を投与中は、授乳を避けさせる。
アシクロビル(ACV)は、妊婦、又は、妊娠している可能性がある婦人には、治療上の有益性が危険性を上回ると判断される場合にのみ、投与する。
アシクロビル(ACV)は、腎障害や肝障害のある患者へは、慎重に投与する。
免疫機能の低下した患者(悪性腫瘍、自己免疫疾患などの患者)が水痘に罹患した場合、重症水痘になるので、早期から静注用ゾビラックスを1回5mg/kg(最高用量10mg/kg/1回)、1日3回、1時間かけて、点滴静注する(7日間)。ゾビラックス点滴静注用250は、1バイアルにアシクロビル250mgを含有している。これを、日局生理食塩液10mL、又は、日局注射用水10mLに溶解し、投与量に相当する量を、1バイアル当たり100mL以上の補液で希釈する(用時調製)。
保険適応に関しては、ゾビラックス点滴静注は、帯状疱疹には1日3バイアルで5日間、2バイアルで7日間まで認められる。ゾビラックス点滴静注は、カポジ水痘様発疹症や成人水痘にも認められる。単純疱疹(単純ヘルペスウイルス感染症)には認められないが、免疫機能の低下した患者(悪性腫瘍、自己免疫疾患など)に発症した単純疱疹、水痘、帯状疱疹には、ゾビラックス点滴静注は適応がある。
点滴静注用のアシクロビル(ACV:医薬品名ゾビラックス)は、pHが約10.5とアルカリ性なので、他の注射剤(補液など)と配合(混合)すると、混合液も、アルカリ性になることが多い。
例えば、アシクロビル(ゾビラックス)300mgを15mlの注射用蒸留水に溶解し、pH3.5〜6.5のソリタ-T1号や、ソリタ-T2号と混合し、全量を200mlとした場合、混合液のpHは、それぞれ、9.8、9.7になる。
なお、塩酸バラシクロビル(Valaciclovir hydrochloride;医薬品名、バルトレックス)は、帯状疱疹と単純疱疹(単純ヘルペスウイルス感染症)とに、保険適用があるが、水痘には、保険適用がなかった(現在は、水痘にも、保険適応がある)。
皮膚には、痒み(掻痒)を軽減する為に、フェノール亜鉛華軟膏(カチリ)を塗布する。
痕(あと)を残さないために、水疱・発疹を引っ掻かないようにして、カチリは、ひとつひとつの発疹や水疱にかぶせるように塗り、5分程度して乾いたら服を着せるようにして、1日2回程度、塗り重ねる。
カチリ(フェノール・亜鉛華リニメント)には、1g中に日本薬局方液状フェノールが0.022mL、日本薬局方酸化亜鉛が100mg 含まれている。
カチリは、昔から、水痘の外用薬に用いられるが、添付文書には、「次の部位には使用しないこと び爛・潰瘍・結痂・損傷皮膚および粘膜」と書いてあるので、水疱が破れたり潰れた潰瘍部位には、塗らない方が良いと思われる(痕を残すのを助長する可能性がある)。
細菌の二次感染予防には、抗生剤入りクリーム(ゲンタシンクリームなど)も、有用。
アシクロビル(ACV)を内服させて水痘を治療しても、水痘帯状疱疹ウイルス(VZV)に対する抗体産生は、影響を受けない。
アシクロビル(ゾビラックスなど)は、水に溶け難いので、ヨーグルト、プリン、アイスなどに混ぜて、飲ませると良いと言われる。
アシクロビル(ゾビラックスなど)の投与(内服)は、発病初期に近いほど効果が期待出来るので、早期に投与を開始する方が良い。
アシクロビルの投与は、原則として、水痘の治療では皮疹出現後3日以内に投与を開始し、帯状疱疹の治療では皮疹出現後5日以内に投与を開始する。
バラシクロビルは、アシクロビルのL-バリルエステルで、経口投与すると、腸でアシクロビルより効率良く吸収され、主に肝臓を初回通過する際(肝初回通過効果)、加水分解されアシクロビルになり、抗ウイルス作用を発現する。プロドラッグ化により経口吸収性が改善されていて、内服回数は、アシクロビル(1日5回)より少なくて良い(成人では、単純疱疹には1回500mgを1日2回、性器ヘルペスの再発抑制には1回500mgを1日1回、水痘には1回1000mgを1日3回、経口投与する。
バラシクロビル(バラシクロビル塩酸塩:医薬品名バルトレックス錠500)は、単純疱疹の治療には、5日間使用し、改善の兆しが見られないか、あるいは悪化する場合には、他の治療に切り替えることになっている。但し、初発型性器ヘルペスは重症化する場合があるので、10日間まで使用可能(添付文書)。
バラシクロビル(医薬品名バルトレックス錠500)は、成人水痘の治療には5〜7日間、小児水痘の治療にはを5日間使用し、改善の兆しが見られないか、あるいは悪化する場合には、他の治療に切り替えることになっている。
バラシクロビル(医薬品名バルトレックス錠500)は、帯状疱疹の治療には、7日間使用し、改善の兆しが見られないか、あるいは悪化する場合には、他の治療に切り替えることになっている。
バルトレックス顆粒50%は、バラシクロビルを結晶セルロース(粒)に付着させ、フィルムコートで包んで、主成分の苦味を抑えてある。結晶セルロースや、未消化のフィルムコート殻は、吸収されないので、便に白色の粒として、出て来る。
バルトレックス顆粒50%は、アイス、ヨーグルト、服薬補助ゼリー(オブラート)などに混ぜて、飲ませると良い。
5.水痘と妊娠
・母親(妊婦)が、水痘を発症した場合:母親(妊婦)が、水痘を発症後、4日以内に産まれた新生児、あるいは、水痘を発症する2日前に産まれた新生児は、重症水痘になりやすい(妊婦が、出産前5日〜出産後2日=48時間以内に、水痘を発症した場合、産まれた新生児は、重症水痘になりやすい)。これは、胎盤を介して、ウイルス(VZV)が、感染していて、母親から抗VZV抗体が移行していないためで、肺炎、脳炎など、重症水痘になりやすい(周産期水痘の死亡率は、30%)。
母親(妊婦)が、水痘が治癒してから生まれた新生児には、先天感染の恐れはない。
・妊婦が、分娩前21日以内に、水痘に罹患すると、新生児は、24%の確率で、水痘を発症する。
妊婦(母親)が水痘を発症して、5日以上経過してから出生した場合、新生児は、出生0〜4日後に水痘を発症する。その場合、水痘を発症した新生児は、全例生存する。
婦(母親)が水痘を発症して、4日以内(0〜4日後)に出生するか、分娩2日以内に水痘を発症した場合は、新生児は、出生5〜10日後に水痘を発症する(新生児水痘)。その場合、水痘を発症した新生児は、重症化し、死亡率は、約30%と言われる。新生児水痘では、皮膚以外に、肝臓、肺、副腎、食道、腸管、胸腺、腎臓、脾臓、膵臓、心臓、脳などにも、病変が見られる。
分娩5日前に、母親が水痘に罹患した場合、出生した新生児は、水痘が重症化する(播種性水痘や出血性水痘となる)。
従って、母親(妊婦)が、分娩5日前〜分娩2日後に水痘を発症した場合、生まれた新生児は、重症水痘になり易い(ACVの予防投与か、ガンマグロブリン製剤の投与を行う)。
・妊娠20週以前に、水痘ウイルス(VZV)に初感染すると、産まれて来る子供は、先天奇形(先天性水痘症候群)のおそれがある(8〜20週で、0〜9.1%)。妊娠20週以降に、水痘ウイルス(VZV)に初感染しても、先天奇形の恐れはない。
・先天性水痘症候群(Congenital varicella syndrome:CVS)では、産まれて来た新生児に、皮膚瘢痕、発育障害、神経系の異常(肢麻痺、水頭症、大脳皮質の萎縮、痙攣)、眼球の異常(網脈絡膜炎、瞳孔不同、眼振、小眼球症、白内障)、骨格の異常(上肢や下肢の低形成、指や趾の低形成)などが見られる。
先天性水痘症候群(水痘性胎芽症:congenital varicella syndrome)は、妊婦が、妊娠8〜20週に、水痘に罹患した場合、胎児に、平均2%(0〜9.1%)の頻度で、発症する。
・Nelson Textbook of Pediatricsによると、妊婦が、妊娠1〜20週の間に水痘に罹患すると、2%以下の頻度だが、先天性水痘症候群(VZV embryopathy)を発症する。胎児の器官が発達する、妊娠6〜12週の水痘感染が、最も、危険で、四肢や眼や脳が障害を受けるおそれがある。
・妊婦が水痘に罹患した場合、妊娠20週以前の場合(妊婦)は、児に先天性奇形が生じるおそれがある。
妊娠16週以降、分娩2週間前の場合は、生まれた児が、(胎内で、母子感染により、VZVに罹患していて、)乳幼児期に、帯状疱疹を発症するおそれがある。
分娩前21日から出産2日後の場合、新生児期に、水痘を生じるおそれがある(周産期水痘)。
・周産期水痘には、胎児が、胎内で、胎盤を介してVZVに感染し、出生後に水痘を発症する先天性水痘(congenital varicella)と、出生後にVZVに感染し、水痘を発症する出生後水痘(postnatal acquired varicella)とがある。
出生後水痘は、生後10〜28日に発症し、通常は、経過は、軽い。
・水痘の場合、感染してから水痘を発症(発疹が出現)するまでの潜伏期間は、平均14日。
先天性水痘の場合、妊婦が水痘を発症(発疹が出現)してから、新生児が水痘を発症するまでの潜伏期間は、平均11日(9〜15日)と、短い。
・妊娠16週以降、分娩前2週の間に、水痘ウイルス(VZV)に初感染すると、産まれて来る子供は、乳幼児時期に帯状疱疹を発症することがある。
・母親が、妊娠6カ月で水痘を発症し、産まれた子供が、生後1歳6カ月で、帯状疱疹になった症例がある。
・水痘帯状ヘルペスウイルス(VZV)は、比較的毒性が強いウイルスなので、妊娠初期に、妊婦(母親)が水痘に罹患し、母子感染により、胎児が感染すると、流産する。
妊娠13〜20週に、妊婦(母親)が水痘に罹患すると、流産することが少ないので、却って、先天性水痘症候群を発症するリスクが高い。
妊娠21週以降に、妊婦(母親)が水痘に罹患すると、母子感染により、胎児が感染し、出生した後、乳児期に帯状疱疹を発症することもある。
・生後2ヶ月未満の乳児も水痘に罹るが、軽症のことが多い。
6.検査
・水痘帯状ヘルペスIgG抗体(EIA):陽性は、過去に水痘ウイルス(VZV)に感染し(不顕性感染も含む)、体内にウイルスが潜伏感染していることを意味する。水痘発症3〜5日後から検出可能になり、水痘発症2週間後がピークになる。
・水痘帯状ヘルペス抗体(CF):水痘発症2週間後で、×32、帯状疱疹発症1週間後で、×64程度。
7.予防接種
水痘の予防接種を受けても、20%くらいの子供は、水痘に罹患する。しかし、その際は、予防接種を受けなかった場合より、軽く済むとされる。
水痘ワクチンは、感染機会があった後、72時間以内に接種すれば、水痘の発病を、80〜90%、防止出来る。水痘の予防接種では、自然感染と異なり、ウイルス血症や免疫反応が、早期から起こる。従って、水痘患者に接触後(水痘ウイルスに自然感染後)、3日以内に、予防接種(ワクチン接種)を行えば、自然感染した水痘の発症を、回避出来る。
水痘の予防接種後、妊娠可能な女性は、2ヶ月、避妊する必要がある。水痘の予防接種は、妊娠可能な女性は、あらかじめ約1カ月間避妊した後、接種する。
水痘ワクチンは、胎児への安全性が確認されていないので、妊婦(妊娠していることが明らかな婦人)に接種してはならない(水痘ワクチン接種は、妊婦には、禁忌)。水痘ワクチンを接種する場合、妊娠可能な婦人には、予め約1箇月間避妊した後接種し、接種後約2箇月間は、妊娠しなように避妊(注意)する。
水痘ワクチンは、生ワクチンであり、急性白血病患者など、ハイリスク患者に接種した場合は、接種14〜30日後に、発熱を伴なって、丘疹、水疱性発疹が、現れることもある。この水疱から、周囲の感受性者(水痘の既往歴がない人)に、ワクチン株のウイルスが、感染を起こすおそれはあるが、そのリスクは、極めて低い。
水痘は、自然感染が少ないと、予防接種の効果が低下して行くので、近年、2回、水痘の予防接種を受けることが推奨されるようになった。
日本小児科学会では、以前は、水痘ワクチンの2回目の接種は、5歳以上7歳未満で受けることを推奨していたが、2012年4月20日から、2回目の接種は、18ヶ月以上2歳未満で受けることを推奨している。
日本小児科学会では、2012年11月からは、1回目の接種は、1歳を過ぎたら早期に受け、2回目の接種は、3ヶ月以上空けて、2歳未満に受けることを推奨している。
水痘の予防接種は、生後12ヶ月過ぎの水痘に罹ったことがない者に接種する。
水痘の予防接種は、通常は、生後12ヶ月過ぎの水痘に罹ったことがない者に接種するが、家族内感染の予防、施設内感染の蔓延の終結・防止のために利用する場合は、生後12ヶ月未満の乳児に接種しても良いが、母親からの移行抗体が残っていて、ワクチンの効果が上がらないことがある(1歳過ぎに2回目を接種する)。
水痘ワクチンを、ハイリスク患者(急性リンパ性白血病患者など)に接種すると、接種後14〜30日に、発熱を伴って、丘疹、水疱性発疹が発現することがある。この水疱などは、ワクチン株ウイルスによるが、周囲の水痘の免疫が無い人に二次感染する可能性はあるが、実際の症例経験は無い(阪大微研の学術部に確認済み)。
水痘ワクチンを接種すると、ワクチン株ウイルスが体内に潜伏感染する。しかし、水痘ワクチンを接種した人が帯状疱疹を発症した場合、野生株ウイルスが原因のことが殆どと言われる(ワクチン接種後に、野生株ウイルスに感染し、発症しないで野生株ウイルスも体内に潜伏感染する)。
水痘ワクチンが市販されてから25年間に集積されたデータでは、ワクチン株ウイルスによる(ワクチン株由来の)帯状疱疹症例が4例だけ見られたと言う。ワクチン株ウイルスに帯状疱疹発生率は、多くても4人/240万人以下と言われ、帯状疱疹の自然発生率(野生株ウイルスによる)のと4・15/1,000 人年(20歳未満は2.45〜2.86/1,000人年)に比して、圧倒的に少ない。
8.水痘罹患後の予防接種
水痘が、治ってから、4週間は、予防接種(麻しん、三種混合など)を受けられない。
9.ライ症候群
ライ症候群は、B型インフルエンザなどによる上気道炎(90%)や水痘(5〜7%)で、発熱して回復した後(5〜7病日以内)に、長時間、嘔吐し(protracted vomiting)、急激に、昏睡などの意識障害、痙攣(急性脳浮腫)を来たし、最悪、死亡する。
NSAIDsの中でも、古くから解熱や鎮痛を目的に使用されたアスピリンは、ライ症候群の発症に関連するとされる。
インフルエンザ様疾患や水痘に罹った小児が、アスピリンを含有している薬物を摂取すると、ライ症候群を発症する危険性(リスク)が高くなる。
アスピリン投与と、ライ症候群の発症とには、密接な関連があることが、多くの疫学的研究が、示唆しているが、サリチル酸が、ライ症候群発症の、重要な因子であると、考えられている。
アスピリンが、体内で代謝されて生成されるサリチル酸が、ミトコンドリアの機能を抑制し、ライ症候群を発症させるものと考えられる。
サリチル酸は、ミトコンドリアで、PTP(permeability transition pore)という穴構造を開いて、膜電位を低下させてしまい、その結果、ミトコンドリアでのTCA回路での代謝などが、障害されて、ミトコンドリア内のNADH2+が、減少すると考えられる。
PTPが開くと、PTPの穴を、プロトン(水素イオン)が通過して、ミトコンドリア膜の膜電位(the mitochondrial transmembrane potential:)が、低下し、酸化還元電位が変化して、アポトーシスが誘導される(pro-apoptogenic)と、考えられる(注2)。
ライ症候群を予防するために、15歳未満の小児がインフルエンザや水痘に罹った時は、解熱などの目的でアスピリン、サリチルアミド(PL顆粒に含まれる)、エテンザミドを使用してはならない(原則禁忌)。
また、一般用医薬品では、アスピリン類(バファリンA、エキセドリン、ケロリン)は、15歳未満の小児には、使用してはいけないことになっている。なお、バファリンAの成分は、アスピリン(アセチルサリチル酸)だが、小児用バファリンは、成分はアスピリンでなく、アセトアミノフェンが配合されている。アセトアミノフェンは、抗炎症作用は弱く、アスピリンのような血小板凝集阻害作用はない。しかし、アセトアミノフェンは、肝細胞壊死を来すおそれや、水痘の病期を延長させてしまうおそれがある。
NSAIDsは、アスピリンやサリチル酸と同様に、ミトコンドリアの脱共役作用(uncoupling effec)があるので、ミトコンドリアの機能を低下させる(細胞の機能が低下する)おそれがある。
ジクロフェナクナトリウム(医薬品名:ボルタレンなど)などのNSAIDsは、インフルエンザの解熱目的に使用すると、インフルエンザ脳症を発症した場合、死亡率を高めてしまう。
また、ジクロフェナクナトリウム製剤を投与後に、ライ症候群を発症したとの報告がある。
従って、NSAIDsは、原則として、小児のウイルス性疾患の患者に投与してはならない。
10.帯状疱疹後神経痛
一度、水痘に罹患すると、水痘ウイルス(VZV)は、終生、体内の後角の神経節(知覚神経節)に潜伏感染し、免疫力が低下した時に再燃して、帯状疱疹(herpes zoster)を発症する。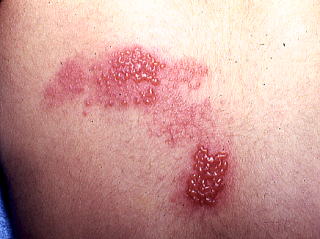 Aβ線維は、脊髄後角で、痛覚(痛み)を伝達する、Aδ線維、C線維を抑制している(ゲートコントロールセオリー)。
Aβ線維は、脊髄後角で、痛覚(痛み)を伝達する、Aδ線維、C線維を抑制している(ゲートコントロールセオリー)。
帯状疱疹に罹患すると、ウイルスにより、Aβ線維、Aδ線維、C線維などが破壊される。その後、破壊されたAβ線維は、細い神経線維として再生される。その為、Aβ線維は、Aδ線維、C線維の痛覚情報を抑制出来ず、帯状疱疹後神経痛として、エアコンの風や、衣服などの触覚刺激でも、痛覚(痛み)を感じてしまう(異痛症:allodynia)。
なお、帯状疱疹の際には、髄膜炎を発症することが多いと言われる。
11.その他
・水痘の発疹の色状は、人種(皮膚の色)により、異なって見える。
・リジン含量が少ない穀物食(特に、小麦粉のパン食)は、水痘ウイルス(VZV)や、単純ヘルペスウイルスの増殖を、促進させるおそれがある。
・水痘、麻疹など潜伏期間が長いウイルス性疾患は、ウイルス感染前に、他の感染症に罹患すると、発症した時の症状が重くなったり、遷延化し易い。
水痘、麻疹などは、潜伏期間中に、他の感染症により発熱すると、発症した時の症状は、軽くなる。
水痘、麻疹などは、発症した後、他の感染症(マイコプラズマ肺炎など)に罹患すると、免疫力(細胞性免疫)が低下していて、その感染症の症状が重くなったり、遷延化し易い。
・水痘は、学校保健法では、第二種の伝染病に分類される。
全ての発疹が痂皮化するまで、出席停止となる。ただし、医師から、病状から伝染の恐れが無いと認められた場合は、登校が許可される。
学校保健法は、2009年(平成21年)4月1日から、学校保健安全法と改称された。
・水痘の脳炎合併は、1,000例に1例以下。
水痘脳炎は、臨床像や病理所見は、麻疹脳炎や種痘後脳炎に類似している。
水痘脳炎(中枢神経症状)は、発疹出現第3病日から第8病日のあいだに起こることが多い。
水痘の髄膜脳炎は、発熱、頭痛、項部強直、意識障害などの症状が現れる。時に、痙攣、昏睡、麻痺が現れる。髄液検査で、異常を認める。
稀に、脊髄炎、神経炎、視神経炎も認められる。
・水痘の抗体は、EIA法(EIA-IgG)で4.0以上、IAHA法(2倍未満陰性)で8倍以上あれば、感染防御効果がある(発症しない)。
注1:水痘患者が伝染力があるのは、発疹出現1〜2日前から出現後4〜5日、あるいは痂皮化するまでの、期間(3〜7日間)。
水痘発症5日前から、水痘患者の末梢血から、ウイルスが分離され、水痘発症約24〜72時間後には、末梢血単核球から、ウイルスは分離されなくなる。
注2:細胞外のCa2+濃度(カルシウムイオン)濃度が高いと、サリチル酸の、毒性(ミトコンドリア障害作用)が、増強する。
ニフェジピン(nifedipine)などのカルシウム拮抗剤(降圧剤)や、クロルプロマジン(chlorpromazine)のような精神安定剤は、サリチル酸の毒性(PTP開口作用)を弱め、ミトコンドリア障害を軽減するので、ライ症候群やインフルエンザ脳症の治療(アポトーシス抑制)に、有用かも知れない。
なお、ニフェジピンには、活性酸素の産生を抑制する作用もあると言う。
参考文献
・浅野喜造:水痘の感染発症病理 日本小児科学会雑誌 103:397-399, 1999.
・森島恒雄:水痘・帯状疱疹 日常的疾患における患者への上手な説明の仕方 小児科 36:581-584, 1995.
・西村昴三、他:アシクロビル顆粒の水痘に対する臨床治験 小児科臨床 46:409-424、1993年.
・多喜紀雄:水痘帯状疱疹ウイルスと母子感染 小児内科 Vol.27 No.10, 1439-1442, 1995年.
・木村三生夫、柳下徳雄:カラー図説 発疹症 (東京医学社、1982年).
・新村眞人他:妊娠中に帯状疱疹にかかると、胎児や新生児に影響することがありますか? 臨床内科医に必要な皮膚科学 ヘルペスウイルス感染症 39頁、日本臨床内科医会企画、日本皮膚科学会協力(日本ウェルカム株式会社、1995年).
・宮崎千明:水痘 小児科診療 51: 921-925、1991年.
・南谷幹夫:5.ヘルペスウイルス感染症 a.水痘と帯状疱疹、小児感染病学III、38-52頁、新小児医学大系(全41巻) 第20巻C、小林登、多田啓也、薮内百治 責任編集、中山書店、1981年5月30日 第1刷発行.
・Trost LC, Lemasters JJ.: Role of the mitochondrial permeability transition in salicylate toxicity to cultured rat hepatocytes: implications for the pathogenesis of Reye's syndrome. Toxicol Appl Pharmacol. 1997 Dec;147(2):431-41.
・Martin G. Mayers, Jane F. Seward, and Philip S. LaRussa: Chapter 250 Varicella-Zoster Virus, 1366-1372, Nelson Textbook of Pediatrics (18th Edition, 2007).
・Philip S. LaRussa, Mona Marin: Chapter 245 Varicella-Zoster Virus Infections, 1104-1110, Nelson Textbook of Pediatrics (19th Edition, 2011).