

EBウイルス
EBウイルス(Epstein-Barr virus::EBV)は、初感染時に、滲出性扁桃腺炎などの症状を来たす。
EBウイルスは、感染したB細胞(Bリンパ球)を形質転換(transform)させ、増殖させる作用がある。
EBウイルスは、他のヘルペス系ウイルスと同様に、一度感染すると、体内に終生潜伏感染する。
1.EBウイルスと疾患
EBウイルス(Epstein-Barr virus::EBV)は、唾液を介して、感染する。EBウイルス(EBV)に初感染しても、不顕性感染で終わることもある。
EBウイルスに、乳幼児が、初感染すると、2〜8週間の潜伏期間の後、軽い感冒様症状や、扁桃腺炎の症状を発症することがある。
EBウイルスは、水痘など他のヘルペス系ウイルスと同様に、初感染時期が遅いと、重症な経過を辿る傾向がある:EBウイルスに、年長児や、成人が、初感染すると、伝染性単核症(infectious mononucleosis:IM)として発症することが多い。
伝染性単核症は、発熱、咽頭痛、リンパ節腫脹を3主徴とする:伝染性単核症は、EBウイルスが、キスなどにより、唾液を介して経口感染した後、3〜5週間の潜伏期間の後、発症する。伝染性単核症の潜伏期間に関しては、キス(唾液の交換)で感染した場合は38日(Heath等)と言われる。潜伏期間は、一般には、30〜50日、特に、30〜40日が多いが、小児では10〜14日と言われる。その他、4〜14日(Bernstein)、33〜49日(Hoaglend)とする報告もある。
伝染性単核症では、発熱(38℃以上の高熱が、1〜2週間続く)、扁桃腺炎(白色の膿が帯状に付着する滲出性扁桃腺炎、注1)・咽頭炎、頚部リンパ節腫脹(約90%の症例に見られる)、肝脾腫(約60〜90%の症例に見られる)、眼瞼浮腫(20〜30%程度の症例に見られる)、発疹、関節痛などを来たす。伝染性単核球症(EBV感染症)では、熱型は弛張熱を示す。
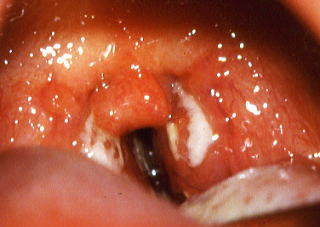
伝染性単核症では、発熱(1〜2週間持続する)、咽頭痛(扁桃腺炎)、頚部リンパ節腫脹が現れる。特に、小児では、肝脾腫も見られることがある。口蓋出血斑(12.5%)、発疹(31.4%)、眼瞼浮腫(30.4%)も見られることがある。
伝染性単核症では、血液検査で、リンパ球が増加し、異型リンパ球(数%〜50%)が現れる。白血球数も増加する。白血球数は、10,000〜20,000、時に、30,000〜80,000まで増加する。また、ASTやALTが上昇する(300〜500IU/L程度)ことが多い。
EBウイルスに初感染してから、伝染性単核症を発症するまでの潜伏期間は、4〜6週間。
伝染性単核症では、潜伏期間に、EBウイルスに感染し形質転換されたB細胞が、扁桃腺などのリンパ組織で増殖する。その後、そのEBV感染Bリンパ芽球様細胞(LCL)を、特異的に障害するCTL(CD8陽性キラーT細胞)が、増殖し、発熱などを伴って、伝染性単核症を発症する。その結果、伝染性単核症では、末梢血中には、CD8陽性Tリンパ球が増加し、それらの一部は活性化されている(HLA-DR陽性)為、異型リンパ球が増加する(注2)。伝染性単核症で、末梢血中に増加する異型リンパ球は、殆どは、EBV特異的CTL(CD8陽性キラーT細胞)であり、EBウイルスにより形質転換されたB細胞ではない。また、リンパ節や扁桃腺が、腫脹する。
伝染性単核症では、病初期に、EBV-VCA-IgM抗体(生後18カ月以下の患児では陽性にならないことも多い)や、EB-VCA-IgG抗体,が陽性だが、EBNA抗体は、陰性。回復期には、EB-VCA-IgG抗体価が上昇する。EBNA抗体は、3〜6カ月程後に、陽性化する。
単純ヘルペスウイルス(HSV)や、水痘帯状疱疹ウイルス(VZV)の治療に用いられるACV(ビラックス)は、EBウイルスの複製を抑制する。
ACV(ビラックス)は、伝染性単核症(IM)患者の口腔へのウイルス排出量を低下させるが、伝染性単核症の臨床経過を改善しない。
EBウイルスは、日本では、1〜2歳で40%、3歳までに約80%の小児が感染する(抗体が陽性になる)。Burkittリンパ腫が多発するウガンダ地方では、2〜3歳で90%近くの小児が感染する。ブラジルでは、1〜3歳で100%の子供が感染する。米国の上流家庭では子供時期の感染が少なく、13〜20歳までに約30%の子供が感染するに過ぎず、低所得階級の(13〜20歳までの)子供でも50%と言われる。
2.EBウイルスの腫瘍原性
EBウイルスは、感染したB細胞を形質転換(トランスフォーム)し、腫瘍細胞のように増殖させる腫瘍原性がある(oncogenic
virus)。
1).Burkitt lymphoma
赤道アフリカ地方の小児が多く発症するBurkitt lymphoma(endemic BL:eBL)は、90%以上が、EBウイルス陽性。eBLは、下額に好発するが、骨髄転移を起こしにくい。
マラリア感染は、HIVと同様に、リンパ球の増殖を促進し、胚中心を拡大させる。マラリア感染は、リンパ球増殖を促進させ、EBウイルスによるeBL発症を促進させる(マラリア感染が、免疫力を低下させ、EBウイルスの腫瘍原性を高め、BLを発症させると考えられた時期もあった)。
2).ホジキンリンパ腫
ホジキンリンパ腫(Hodgkin lymphoma:HL)では、特徴的な、Hodgkin細胞や、Reed-Sternberg細胞(RS細胞)と言われる腫瘍細胞が、見られる。
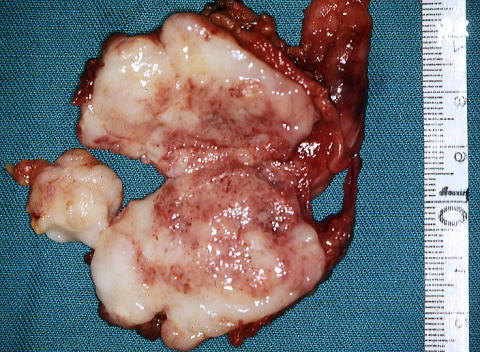 (ホジキンリンパ腫:左頚部リンパ節)
(ホジキンリンパ腫:左頚部リンパ節)
ホジキンリンパ腫は、近年の研究により、B細胞由来のBリンパ腫であると結論された。
伝染性単核症(IM)の経過中にRS細胞様の細胞が出現する。
伝染性単核症(IM)の既往がある人は、ホジキンリンパ腫の発症率が、有意に高い。
1987年に、(ホジキンリンパ腫の)腫瘍細胞中にEBV DNAが検出された。
ホジキンリンパ腫は、組織型によりEBV陽性率が異なる。
表1 EBV遺伝子発現パターンとEBV関連疾患(参考文献の藤原氏の表2を改変し引用)
| EBV遺伝子発現パターン |
I型 |
II型 |
III型 |
| EBV遺伝子発現 |
EBNA1 |
+ |
+ |
+ |
| EBNA2 |
− |
− |
+ |
| EBNA3A〜3C |
− |
− |
+ |
| EBNA-LP |
− |
− |
+ |
| LMP1 |
− |
+ |
+ |
| LMP2A/B |
− |
+ |
+ |
| EBER |
+ |
+ |
+ |
| BART |
+ |
+ |
+ |
| プロモーター活性 |
Qp |
+ |
+ |
− |
| Cp/Wp |
− |
+ |
+ |
| EBV関連疾患 |
バーキットリンパ腫(BL)、
胃癌 |
慢性活動性EBV感染症(CAEBV)、
ホジキンリンパ腫(HL)、
鼻性T/NK細胞リンパ腫
|
LPD(リンパ増殖性疾患) |
ホジキンリンパ腫(Hodgkin lymphoma)の場合、リンパ節は、柔らかく触知され、圧痛は無い。ホジキンリンパ腫(Hodgkin病)の場合、リンパ節は、初期には、多くは柔らかく弾力性がある(弾性軟)だが、後には、繊維化して軟骨様硬になる。圧痛は無いが、急速に腫大する際には、疼痛がある。表在皮膚が発赤したり、局所熱感があったり、化膿することは、稀。可動性はある。相互の癒着は無いが、稀に、腺塊が見られる。
3.免疫不全とEBウイルス感染
免疫不全の患者が、EBウイルスに初感染すると、EBウイルスにより形質転換されたB細胞(リンパ芽球様細胞株:LCL)が、体内で、白血病細胞の様に、無制限に増殖し、リンパ節、肝臓、腎臓など、多臓器に浸潤して、致死的な経過を辿ることがある。
4.その他
・健康人では、EBVゲノム陽性細胞(EBウイルス感染B細胞)は、免疫系により、末梢血リンパ球の106〜107ケに1ケのレベルに抑えられている。
・EBウイルスは、感染した細胞(Bリンパ球)を形質転換させ増殖させる(transform
infection)と言う特異な能力があるが、他のウイルスのように感染した細胞を破壊する能力もある(lytic
infection)。
・マーモセット由来のB95-8細胞株は、培養上清中に、EBウイルスを放出する。B95-8細胞株は、伝染性単核球症の患者からのEBウイルスで、マーモセット(キヌザル)のリンパ球を形質転換(トランスフォーム)させ、樹立して培養細胞株と言われる。
このEBウイルスを含む培養上清を、Bリンパ球に加え、培養フラスコ内で培養すると、形質転換(トランスフォーム)されたBリンパ球が、増殖する(LCLが樹立される)。
しかし、B95-8細胞株の培養上清に含まれるEBウイルスは、細胞融解的(lytic
infection)にも作用する性質が強く、LCLが長期培養出来ず、滅んで行く事があった。
・伝染性単核症では、ペニシリン系抗生剤を内服すると、発疹などアレルギー反応が現れることがあるので、抗生剤は、セフェム系かマクロライド系を用いる方が良い。
注1:伝染性単核症では、扁桃腺に白色の膿が付着し、一見、化膿性扁桃腺炎(滲出性扁桃腺炎)の像を呈することが多い。また、軟口蓋に、出血性の粘膜疹が見られ、咽頭痛が出現することが多い。
白色の膿が付着しているが、綿棒でスワブして細菌を検査(咽頭培養)しても、病原菌は、検出されない。しかし、伝染性単核症の扁桃腺から、混合感染により、同時に、A群溶血性連鎖球菌(溶連菌)が検出されることもある(1/3の伝染性単核症の症例に、溶連菌性扁桃腺炎を合併している)。
伝染性単核症でも、溶連菌感染症でも、発疹が見られる:伝染性単核症による発疹は、麻疹様の発疹が、回復期に、溶連菌感染症による発疹は、猩紅熱型の発疹が、急性期に見られる。
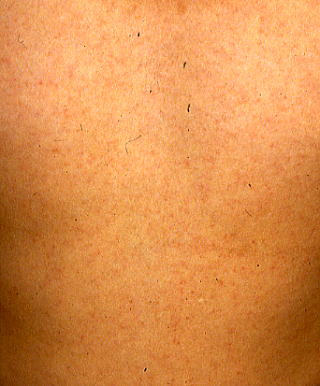 伝染性単核症で見られたj発疹
伝染性単核症で見られたj発疹
 溶連菌感染症(猩紅熱)による発疹
溶連菌感染症(猩紅熱)による発疹
滲出性扁桃腺炎(化膿性扁桃腺炎)は、EBウイルス以外に、アデノウイルス、エンテロウイルス、単純ヘルペスウイルス(HSV)等のウイルス性扁桃腺炎でも、見られる。アデノウイルスは、扁桃腺、アデノイド、腸組織、膀胱組織などに、数ヶ月から数年の期間、潜伏感染し、時に、少量のウイルスを排出し、他の固体に、感染する。アデノウイルスによる扁桃腺炎は、白色の膿(滲出物)が、線状、ないし微慢性(べったり)に、扁桃腺の表面に付着する。アデノウイルス感染症では、白血球数は増加し、好中球分画が増加する(好中球>リンパ球)。
滲出性扁桃腺炎(化膿性扁桃腺炎)の細菌培養で、インフルエンザ菌、肺炎球菌、ブドウ球菌等が検出されても、扁桃腺炎の原因(で起炎菌)ないことが多い。細菌培養で、溶連菌(A群溶血性連鎖球菌)が検出された場合も、菌数が少ない場合は、起炎菌でないことが多い。
小児の滲出性扁桃腺炎(膿のような滲出物を伴なう扁桃腺炎)の原因は、ウイルスが原因の場合が42%(内45%はアデノウイルスが原因)、溶連菌(A群溶血性連鎖球菌)が原因の場合が12%と言う報告もあると言う。
咽頭培養(咽頭ぬぐい液)では、非感染時も、α連鎖球菌、γ連鎖球菌などの非病原常在菌のみならず、インフルエンザ菌、肺炎球菌など保菌状態にある細菌も、検出される(常在していて、宿主の免疫力が低下した際に、増殖して、病原性を示すことがある)。
急性咽頭炎の原因となるウイルスには、アデノウイルス、ライノウイルス、コロナウイルス、コクサッキーウイルス、パラインフルエンザウイルス、インフルエンザウイルス、hMPV、RSウイルス、単純ヘルペスウイルス(歯肉口内炎、アフタも伴なう)、HHV-6やHHV-7(突発性発疹)、EBウイルス、サイトメガロウイルスなどがある。
滲出性扁桃炎(152検体)から分離されたウイルスは、A型インフルエンザ(FluA)が7例、C型インフルエンザ(FluC)が3例、パラインフルエンザウイルスが5例、RSウイルス(RSV)が3例、ヒトメタニューモウイルス(hMPV)が2例、ライノウイルス(Rhino)が1例、アデノウイルスが19例、エンテロウイルスのコクサッキーAウイルス(CoxA)が5例、コクサッキーBウイルス(CoxB)が15例、エコーウイルス(Echo)が19例、単純ヘルペスウイルス(HSV)が6例だったと言う報告もある(板垣等)。
滲出性扁桃腺炎(化膿性扁桃腺炎)で、点状の膿栓が見られる時には、エンテロウイルスや、A型インフルエンザウイルス(FluA)や、C型インフルエンザ(FluC)や、パラインフルエンザウイルス(Para)が原因のことが多く、線状ないし微慢性(べったり)の膿栓が見られる時には、アデノウイルスが原因のことが多い。
表2 滲出性扁桃腺炎を来たす疾患の鑑別
| 疾患名 |
原因ウイルス |
扁桃腺の滲出物 |
咽頭後壁のリンパ濾胞 |
口内炎 |
歯肉炎 |
頚部リンパ
節腫脹 |
| 形状 |
色 |
増殖 |
潰瘍形成 |
| ヘルペス性歯肉口内炎 |
単純ヘルペスウイルス |
膜 |
白〜白黄 |
++ |
++ |
+ |
+ |
++ |
| ヘルパンギーナ |
コクサッキーウイルス |
点、膜 |
白色 |
+〜− |
− |
+ |
− |
− |
| 咽頭結膜熱 |
アデノウイルス |
膜(厚) |
白 |
+++ |
−〜+ |
− |
− |
+ |
| 溶連菌感染症(猩紅熱) |
A群β溶血性連鎖球菌 |
微慢性、線 |
黄白〜白 |
−〜+ |
− |
− |
− |
++ |
| 伝染性単核球症 |
EBウイルス |
膜、線 |
白 |
+〜− |
− |
− |
− |
+++ |
滲出性扁桃腺炎での膿は、アデノウイルスが原因の場合は膜状に、エンテロウイルスが原因の場合は点状に、レンサ球菌(A群溶血性連鎖球菌)が原因の場合は腺窩性(線状)に付着することが多い。
滲出性扁桃腺炎(化膿性扁桃腺炎)は、細菌より、ウイルスが原因のことが多い。
ウイルス性滲出性扁桃腺炎の方が、細菌性滲出性扁桃腺炎より、最高発熱温度や、39度以上に発熱する率(発熱頻度)が高く、高熱が出る。
滲出性扁桃腺炎は、咽頭炎2,125例中227例(10.7%)に認められ、128例で病原が陽性だった。
病原として検出されたのは、エンテロウイルス35.2%、アデノウイルス27.3%、レンサ球菌(A群β溶血性連鎖球菌)27.3%で、その他、単純ヘルペスウイルス、黄色ブドウ球菌、肺炎球菌が検出された。レンサ球菌(A群溶血性連鎖球菌)による扁桃腺炎で、滲出性扁桃腺炎の所見を呈したのは、6%のみ(他の報告では、21〜25.5%)。
病原別発症率では、アデノウイルス15.0%、エンテロウイルス8.1%、レンサ球菌(A群溶血性連鎖球菌)7.1%。
アデノウイルスによる滲出性扁桃腺炎は、レンサ球菌(A群溶血性連鎖球菌)による滲出性扁桃腺炎に比し、白色の膿が、濃く膜状に付着する。アデノウイルスによる滲出性扁桃腺炎は、白色の膿が、厚く(濃く)膜状に付着することが多い(線状や点状に付着することより多い)。アデノウイルスによる滲出性扁桃腺炎は、白色の膿が、厚く膜状に付着したり、薄く点状に付着したり、薄く腺窩性(線状)に付着したりする。
レンサ球菌(A群溶血性連鎖球菌)による(滲出性)扁桃腺炎では、口蓋に点状出血斑が見られる(26%)。また、頚部リンパ節が、有痛性に腫脹する。
ヒトメタニューモウイルス(hMPV)感染症でも、滲出性扁桃腺炎(点状膿栓)の所見を呈する場合がある(21例中2例)。しかし、ヒトメタニューモウイルス(hMPV)感染症では、咽頭所見が、正常例(9例)、咽頭壁リンパ濾胞腫大(7例)、軟口蓋発赤(3例)も見られると言う(発疹例が1例)。
ヒトメタニューモウイルス(hMPV)の潜伏期間は、4〜6日間と言われる。ヒトメタニューモウイルス(hMPV)は、家族内感染では、潜伏期間は4〜6日(平均5.7日)。咳が出てから、翌日に発熱することが多い。咳のみが症状の感染者から移された場合は、感染者が咳が出てから6日後頃に(6日程度の潜伏期間で)発症する。ヒトメタニューモウイルス(hMPV)は、RSウイルスより、潜伏期間が長い。
ヒトメタニューモウイルス(hMPV)感染症では、発熱(持続日数の中央値)は、0歳児は1日、1〜2歳児は3.5日、3〜5歳児は3日、6〜12歳児は2日、持続する。1〜2歳児が、発熱期間が最も長い。6カ月未満の小児では、発熱が見られないことがある。
ヒトメタニューモウイルス(hMPV)感染症では、咳嗽が全例に見られる(年齢により持続日数は異ならない)。65%の症例では、咳嗽の方が、発熱より早期に現れる。81%の症例では、解熱している6病日にも、咳嗽が見られる。
ヒトメタニューモウイルス(hMPV)感染症では、鼻水(鼻汁)は、咳嗽より遅れて、発熱後に現われることが多い。
ヒトメタニューモウイルス(hMPV)感染症では、発症5病日以内は、鼻咽腔拭い液中のウイルス量が多い(hMPV遺伝子量は1,000コピー/ml以上)が、6病日以降は、ウイルス量が減少する(hMPV遺伝子量は1,000コピー/ml以下)。ヒトメタニューモウイルス(hMPV)感染症では、解熱している5病日を過ぎると、排出されるウイルス量が殆ど無くなる(感染力が無くなる)。
ヒトメタニューモウイルス(hMPV)の迅速抗原検出キットとしては、イムノクロマト法によりhMPV抗原を検出するSAS
hMPV test(米国SA Scientific社製造)がある。
ヒトメタニューモウイルス、インフルエンザ、RSウイルス、ライノウイルスなどの呼吸器ウイルス感染症は、発熱、咳、水様性鼻汁を伴うことが多い。マイコプラズマ感染症では、鼻水は、水様性鼻汁でなく、粘稠性鼻汁のことが多い(鼻閉あり)。
ヒトメタニューモウイルスをイムノクロマト法で検出する病原体診断キット「チェックhMPV」(大蔵製薬、宇治市)が、平成24年(2012年)4月頃から、発売されると言う。「チェックhMPV」は、発熱2〜4日目が最も陽性率が高く、発熱5日目以降は、偽陰性が増える(ウイルスの排泄量が減少する)。「チェックhMPV」は、鼻咽腔吸引液の方が陽性率が高い(RSウイルスの迅速診断を同じ検体を利用出来る)。「チェックhMPV」は、保険適応がない(保険請求が出来ない)。
小児のかぜ症候群(急性呼吸器感染症)の患児に関して、鼻咽腔PCR法にて原因ウイルスを検索した報告では、ライノウイルス(RV:34.9%)、ヒトメタニューモウイルス(hMPV:20.6%)、パラインフルエンザ3ウイルス(PIV3:17.5%)が多く検出され、次いで、RSウイルス(RSV)、ボカウイルス、アデノウイルス、インフルエンザウイルスA/B、パラインフルエンザ2ウイルス、コロナウイルスが検出されることが多い。
ライノウイルス(RV)は、学童を含めた各年齢層の小児に、春(梅雨時期まで)と秋とのニ時期に流行する(2峰性流行)。ライノウイルスは、喘息発作を誘発することが多い(34%)。
ヒトメタニューモウイルス(hMPV)は、学齢前の小児(平均年齢2.7歳)に、4〜7月に流行する。
パラインフルエンザ3ウイルス(PIV3)は、0〜1歳の乳児(平均年齢1.8歳)に、5〜7月に流行する。
ライノウイルス(RV)は、発熱しない症例も多い(4割は37℃台以下)が、ヒトメタニューモウイルス(hMPV)やパラインフルエンザ3ウイルス(PIV3)は、発熱する症例が多い(6割は39℃以上)。他の型、特に、パラインフルエンザ2ウイルス感染症は、高熱の頻度が少ない(38℃以上の発熱は、9%の症例に見られるに過ぎない)。
表3 疾患と熱型と発熱期間
| 疾患 |
原因 |
熱型 |
発熱期間 |
潜伏期間 |
鼻汁 |
咳嗽 |
| インフルエンザ |
インフルエンザウイルス |
稽留熱〜弛張熱(二峰性発熱) |
3〜7日 |
1〜3日 |
+ |
+ |
| 川崎病(MCLS) |
不明 |
稽留熱 |
1〜2週 |
不明 |
+ |
± |
| 急性気管支炎 |
パラインフルエンザウイルス |
弛張熱(39℃以下、下痢、嘔吐あり) |
4〜5日 |
4〜5日 |
± |
+(咽頭痛) |
| (喘息様)気管支炎 |
ヒトメタニューモウイルス |
(咳の後に発熱する、2〜6月に流行) |
4.7日 |
4〜6日 |
± |
+(下痢) |
| 細気管支炎 |
RSウイルス |
弛張熱(飛沫感染、接触感染、鼻汁は粘稠) |
3〜5日 |
4日(2〜8日) |
+ |
+(喘鳴) |
| サルモネラ胃腸炎 |
サルモネラ菌 |
弛張熱(非敗血症型の腸チフスは稽留熱)a) |
3〜7日 |
6〜48時間 |
− |
− |
| 若年性関節リウマチ |
不明(自己免疫疾患) |
弛張熱 |
数週 |
不明 |
− |
− |
| 猩紅熱 |
A群β溶血性連鎖球菌 |
稽留熱 |
3〜7日 |
1〜5日 |
± |
− |
| 滲出性扁桃腺炎 |
アデノウイルス |
稽留熱〜弛張熱(高熱) |
3〜7日 |
5〜7日 |
± |
±(湿性) |
| 水痘 |
水痘帯状疱疹ウイルス |
稽留熱 |
1〜6日 |
14日(9〜21日) |
− |
− |
| 大葉性肺炎 |
肺炎球菌 |
稽留熱(WBC数↑、杆状核好中球↑) |
数日 |
1〜3日 |
± |
+ |
| チフス性疾患 |
チフス菌、パラチフスA菌 |
稽留熱→弛張熱(比較的徐脈)a) |
数週 |
10〜14 日(3日〜3カ月) |
− |
− |
| 伝染性紅斑(リンゴ病) |
パルボウイルスB19 |
稽留熱(弛張熱の場合もあり) |
数日 |
10〜20日b) |
− |
− |
| 伝染性単核球症 |
Epstein-Barrウイルス(EBV) |
弛張熱(扁桃腺炎、頚部リンパ節腫脹を伴う) |
数週 |
2〜8週 |
± |
− |
| 突発性発疹 |
HHV-6、HHV-7 |
稽留熱(弛張熱の場合もあり) |
3〜5日 |
約10日 |
− |
− |
| 白色便性下痢症 |
ロタウイルス |
稽留熱(嘔吐、下痢を伴う) |
2日以内 |
48時間以内(1〜4日) |
+ |
+ |
| 風疹 |
風疹ウイルス |
稽留熱(40〜60%) |
1〜3日 |
2〜3週 |
± |
± |
| ヘルパンギーナ |
エンテロウイルスc) |
稽留熱〜弛張熱(扁桃腺炎を伴う) |
3〜7日 |
3日(1週以内) |
− |
− |
| ヘルペス性歯肉口内炎 |
単純ヘルペスウイルス |
(稽留熱→)弛張熱(頚部リンパ節腫脹有り) |
3〜6日 |
3〜12日 |
± |
− |
| 麻疹(はしか) |
麻疹ウイルス |
稽留熱(二峰性発熱) |
7日 |
9〜12日 |
+ |
+ |
| マイコプラズマ肺炎 |
マイコプラズマ・ニューモニエ |
稽留熱〜弛張熱(CRP高くならず、比較的徐脈) |
1〜2週 |
2〜3週(1〜4週) |
− |
+(乾性) |
| 流行性耳下腺炎 |
ムンプスウイルス |
(稽留熱:WBC数は減少しリンパ球数が増加) |
3〜5日 |
18日(12〜25日) |
− |
− |
a):サルモネラ胃腸炎では、弛張熱が見られる。チフス性疾患(腸チフス)では、第1病週(腸管リンパ組織内で菌が増殖し菌血症により全身感染する)に段階的体温上昇(39〜40℃)と共に、比較的徐脈、肝j脾腫、バラ疹が見られ、第2病週(腸管リンパ組織が壊死を起こし痂皮を形成する)に稽留熱が見られ、第3病週(腸管リンパ組織の痂皮が剥がれ潰瘍を形成し出血する)に弛張熱になり、腸出血や腸穿孔が見られ、第4病週(潰瘍などが修復される)に解熱する。チフス性疾患では、典型的には、病初期(第1病週)に白血球数が減少しリンパ球数が増加すると言われて来たが、第2病週以内に白血球数が正常か増加し、好中球優位(好中球の割合が増加しリンパ球の割合が減少する)のことが多い。
b):ウイルス感染してから7〜9日後に発熱し(微熱)、更に、7〜10日後に、発疹(紅斑)が現れる。
c):ヘルパンギーナは、エンテロウイルスでも、コクサッキーウイルス、特に、B群のコクサッキーウイルス(Coxsackievirus B)が原因で発症する。ヘルパンギーナは、エンテロウイルスでもコクサッキーウイルス(特にCoxsackievirus B3など)が原因で発症する。ヘルパンギーナでは、ヘルペス性歯肉口内炎の際の様に、口蓋垂の周囲にアフタ(潰瘍)が生じるが、ヘルペス性歯肉口内炎の際の様に、咽頭後壁に顆粒(リンパ濾胞)にアフタ(潰瘍)が現れることはない。また、ヘルパンギーナでは、滲出性扁桃腺炎を合併し、後に、口内炎が現れるが、ヘルペス性歯肉口内炎と異なり、歯肉炎や口周囲の水疱や、頚部リンパ節炎を合併しない。ヘルパンギーナは、鼻水(鼻汁)や咳(咳嗽)が現れない点が、アデノウイルス感染症との相違点。
注2:正常時には、末梢血を流れているリンパ球は、活性化されていないので、光学顕微鏡で、血液標本を観察すると、小型の球状をしており、細胞質が小さく、核の占める割合が多い。
伝染性単核症では、活性化され、芽球化したリンパ球(主に、EBV特異的CTL)が、末梢血中にも増加し、異型リンパ球(異型細胞)として見られる。
なお、試験管内で、リンパ球を培養し、レクチン(PHAなど)や、サイトカイン(IL-2など)などで活性化させると、リンパ球は、芽球化(Blast formation)を起こす。そのように活性化されたリンパ球は、標本にして観察すると、異型リンパ球として認められるが、生で(37℃の培養シャーレに入れたまま)、倒立顕微鏡で観察すると、釣鐘状に、頭部と足(偽足様の突起)を有する形に、見える。
 IL-2で長期培養したCD4陽性T細胞株の標本
IL-2で長期培養したCD4陽性T細胞株の標本
ヒト末梢血単球は、FMLP(N-formylmethionyl-leucyl-phenylalanine)や、LPS(lipopolysaccharide)を培養液に加えると、遊走が刺激され、仮足(膜状仮足、桿状突起、棘状突起、Knob-like tail)を出して、運動能を現わし、移動(遊走)する(移動速度は5μm/min程度)。
IL-2は、単球の運動能に影響を与えない。TNF(腫瘍壊死性因子)は、単球の運動能を亢進させ、IFN-γ(インターフェロン-γ)は、単球の運動能を低下させる。
ステロイド剤(コハク酸プレドニゾロンナトリウム)は、recombinant IL-2(1U/ml)を用いて、長期培養中のT細胞(Tリンパ球)に添加すると、生細胞数と、標的細胞障害活性が、減少する:ステロイド剤が、10-8〜10-9Mの濃度では、生細胞数は有意に減少しない(Tリンパ球の増殖を、有意に抑制しない)。しかし、標的細胞障害活性は、10-8〜10-9Mの濃度でも、抑制される(10-9Mが、生理的な組織中濃度と言われる)。
参考文献
・宮坂信之、他:わかりやすい免疫疾患 日本医師会雑誌 特別号(1) 生涯教育シリーズ−67、2005年.
・谷口克、他:標準免疫学(第2版、医学書院、2004年).
・藤原成悦:EBウイルス感染症をめぐる新しい状況と研究の進展 (第108回日本小児科学会学術集会 教育講演) 日本小児科学会雑誌 109巻12号、1417-1424、2005年.
・岡崎実、他:ヒト、末梢血単球細胞運動の直接観察法(第1編) ヒト末梢血単球細胞運動の基礎的検討 日本小児科学会雑誌 100巻3号、577-783、1996年.
・西野泰生、他:最近5年間における滲出性扁桃炎の病原検索成績 小児科 Vol.33
No.12、1657-1662、1992年.
・小島三千代、沼田美香、石澤志信、高柳玲子、生方公子:鼻咽腔PCR法により検出された呼吸器ウイルス陽性例の臨床像の比較検討、日本小児科学会雑誌、Vol.111 No.2(第110回日本小児科学会学術集会抄録)、173頁(2007年).
・佐久間孝久:アトラスさくま(小児咽頭所見 ATLAS SAKUMA)、2005年8月第1版第1刷発行(2006年5月第1版第3刷)、株式会社メディカル情報センター.
・板垣勉、松嵜葉子:ヒトメタニューモウイルス感染症の臨床経過とウイルス排出期間の検討、日本小児科学会雑誌 115巻4号、782-787、2011年.
・小泉茂樹、大里外誉郎:EBウイルスとその感染症、特集 ヘルペスウイルス感染症、臨床と微生物、87-73頁、1985年9月号、Vol.12
No.4(隔月刊、通巻46号)、昭和60年9月25日発行、近代出版.
・M. Yanagisawa, et al: Defective generation of killer cells against
spontaneously Epstein-Barr (EBV)-transformed autologous B cells in a fatal
EBV infection, Clin. exp. Immunol. (1987) 68, 251-258.
・Mitsuhiko Yanagisawa M.D.: Analysis of Killer Cell Activities in Epstein-Barr Virus Infections, Pediatrics
International (Acta Paediatrica Japonica, Societas Paediatrica Japonica),
Volume 29, Issue 6, pages 815-823, December 1987.
|トップページ|脂質と血栓の関係|ミニ医学知識|生化学の知識|医学の話題|小児科疾患|生命の不思議|リンク集|


 (ホジキンリンパ腫:左頚部リンパ節)
(ホジキンリンパ腫:左頚部リンパ節)

伝染性単核症で見られたj発疹
溶連菌感染症(猩紅熱)による発疹
 IL-2で長期培養したCD4陽性T細胞株の標本
IL-2で長期培養したCD4陽性T細胞株の標本