

急性壊死性脳症
急性壊死性脳症では、脳内深部の小血管の血管透過性が亢進し、血管周囲へ、赤血球や、血漿が、漏出し、血管周囲の脳組織が、浮腫に陥り、二次的に、神経細胞やグリア細胞が、壊死に陥る。
インフルエンザ脳症は、画像診断上、急性壊死性脳症の像を示す症例が多い。
脳症では、炎症を伴わない、微慢性脳浮腫が、認められる。
急性壊死性脳症は、脳以外にも、肝臓、腎臓などの臓器が、障害される。
インフルエンザ脳症の病型には、急性壊死性脳症の他、ライ症候群、HSE症候群(HSES)もある。これらのインフルエンザ脳症では、共通して、微慢性脳浮腫、肝機能障害、血液凝固障害(DIC)が、見られる。
急性壊死性脳症では、脳や、肝臓の血管で、血管内皮細胞障害が起こり、血管透過性が亢進し、微小血栓形成、微小循環障害が起こり、血管周囲へ、赤血球や、血漿が、漏出し、血管周囲の組織が障害され、浮腫や壊死に陥ると考えられる。
その為、急性壊死性脳症では、微慢性脳浮腫に加え、脳の特定の領域に、両側対称性に、多発性の浮腫や壊死や点状出血による病変が、生じる。また、急性壊死性脳症では、髄液中の蛋白濃度が増加することが多い。
1.急性壊死性脳症とは
急性壊死性脳症(acute necrotizing encepahlopathy:ANE)は、脳の特定の領域に、両側対称性(左右対称性)に、多発性の浮腫や壊死による病変が、生じる。病変は、浮腫がひどく、視床や脳幹の灰白質病変には、点状出血が生じる。病変の中央部は、二次性に壊死に陥る。
急性壊死性脳症は、インフルエンザ脳症の中で、症例数が多い。
急性壊死性脳症は、CTやMRIなどの画像診断や、剖検で、診断・分類される。
急性壊死性脳症は、自治医科大学小児科の水口雅先生等によって提唱された急性脳症の概念で、多発性の浮腫性壊死性病変(CT上低吸収域病変)が、両側の視床を含む特定の領域に、左右対称性に生じるタイプの脳症を指す。第3病日以降には、低吸収域病変内に、出血を示唆する高吸収の点々が生じる。
脳症は、脳炎と異なり、ウイルスなどの病原体が、直接、脳に炎症を起こして、脳機能を障害するのではない。
脳症では、髄膜炎と異なり、髄液中の細胞数の増多は、髄膜や血管周囲の炎症は、原則として、認めない。
急性壊死性脳症では、脳内深部の小血管の血管透過性が亢進し、血管周囲へ、赤血球や、血漿が、漏出し、血管周囲の脳組織は、浮腫に陥り、二次的に、神経細胞やグリア細胞が、壊死に陥る。
灰白質病変(視床など)は、顕微鏡所見では、浮腫性変化(CT上の低吸収域)と点状出血(点状の高吸収域)を示す:点状出血は、小血管周囲への赤血球の漏出である。
他方、白質病変(大脳の側脳室周囲など)は、顕微鏡所見では、血管周囲に血漿が漏出している(血管透過性が亢進している)。
灰白質病変も、白質病変も、炎症細胞の浸潤は、認められない。
急性壊死性脳症は、日本を始め、東アジアの乳幼児に多発しているが、欧米での発症は、少ないと言われている。
インフルエンザ脳症は、画像診断上、急性壊死性脳症の像を示す症例が多い。
なお、インフルエンザに続発する脳症には、急性壊死性脳症の他、ライ症候群、HSES(hemorrhagic shock and encephalopathy:出血性ショック脳症症候群)がある。
急性壊死性脳症と、典型的(古典的)なライ症候群との違いを、下表に示す。注a:わが国に多い、ライ症候群に類似した症状を来たすライ症候群類似先天性代謝異常(2歳以下の乳幼児に多い)を除く。
表1 急性壊死性脳症とライ症候群の比較 特徴 急性壊死性脳症 ライ症候群注a) 好発年齢 5歳以下(特に1〜3歳) 6歳(4〜12歳) 発症時期 発熱して平均1.4日後 発熱して5〜7日後(一旦解熱後) 発熱の原因 A型インフルエンザ注c)が多い B型インフルエンザ、水痘が多い注b) 嘔吐 + + 下痢 + − 痙攣 + +(急性脳浮腫) 異常行動 +注d) − 意識障害 + + 肝組織所見 肝小葉中心静脈周囲の凝固壊死 脂肪沈着、ミトコンドリアの膨化注e) 肝機能障害注f) + + 黄疸 − − 高アンモニア血症 −注g) + 腎機能障害 +(BUN上昇、血尿・蛋白尿) − 低血糖 −(むしろ高血糖) +(in younger patients) 血液凝固障害 +(DICを合併注h)) + 血小板減少 + − 頭部CT所見 両側対称性の低吸収域(浮腫) 脳全体の浮腫像 病因 血管内皮細胞障害? サリチル酸等によるミトコンドリア障害
注b:ライ症候群は、B型インフルエンザ、水痘以外に、肺炎マイコプラズマ、パラインフルエンザウイルス3型などに感染後にも、発症報告がある。
注c:A香港型が多い。
注d:意味不明の言動、うわごと(熱性譫妄)。
注e:ライ症候群では、脳細胞にも、 脂肪沈着、ミトコンドリアの膨化などの変化が、認められる。なお、急性壊死性脳症では、ミトコンドリア形態の高度異常は、欠如する。
注f:血清中に、GOT(AST)、GPT(ALT)、LDH、CPK(CK)が、上昇する。急性壊死性脳症より、ライ症候群の方が、肝機能障害が、高度な傾向がある。
注g:急性壊死性脳症では、ライ症候群と同様に、肝機能障害を呈するが、高アンモニア血症は、呈しないとされる。
注h:急性壊死性脳症も、ライ症候群も、DICを合併することがあるが、DICの合併は、インフルエンザ脳症の病型でも、HSESの方が、頻度が多い。2.疫学
急性壊死性脳症の症例の年齢分布は、5カ月〜11歳:半数の症例は、1歳前後(6カ月〜1歳6カ月)の乳幼児。
急性壊死性脳症は、発熱を伴うウイルス性疾患に、合併して発症する。
急性壊死性脳症を来たすウイルス性疾患としては、A型インフルエンザ、突発性発疹(HHV-6が原因、注1)が多い。その他、B型インフルエンザ、コクサッキーA・B、ロタウイルス、単純ヘルペス(HSV、注2)、麻疹でも、急性壊死性脳症を来たす。しかし、病後にライ症候群を発症する水痘は、急性壊死性脳症を来たした症例の報告はないと言う。
なお、小児の感染症では、麻疹(はしか)、ロタウイルス胃腸炎の際にも、脳症を合併することが見られる。しかし、近年は、インフルエンザに合併するインフルエンザ脳症が、最も多い。
急性壊死性脳症の発症は、冬季(12〜2月)に多い。
急性壊死性脳症は、日本、台湾など、東アジアに、患者の報告が多い。
3.臨床症状
急性壊死性脳症は、ウイルス感染症で発熱して、熱が下がらない間(発熱してから0.5〜3日病日以内)に、発症する。これは、典型的なライ症候群が、発熱して回復した後(5〜7病日以内)に発症するのと、異なる点である。
初期症状は、意識障害、痙攣、嘔吐。
意識障害は、傾眠状態から始まって、徐々に増悪する場合と、痙攣後に意識障害が増悪する場合とがある。意識障害は、通常24時間以内に、昏睡状態に移行する。昏睡状態では、高熱、過呼吸になり、ショックに陥ることもある。
痙攣は、94%の症例に見られる。
嘔吐は、70%の症例に見られる(脳圧亢進のため)。
下痢は、42%の症例に見られる(PGE2の産生が増加している:ライ症候群と、異なる)。
嘔吐や下痢は、血性のこともある。
肝腫(肝臓の腫脹)は、遅れて出現し、41%の症例に見られる。
黄疸は、見られない。
うっ血乳頭(38%)、腱反射亢進(66%)、Babinski反射陽性(66%)も、見られる。
重症例では、第1〜2病日に、ショックを来たすことがある。
死亡率は、33%とされる。
生存した場合、四肢麻痺、重度精神遅滞、癲癇などの後遺症を残す。
脳症の臨床症状は、痙攣、意識障害であるが、病初期には、熱性痙攣(ひきつけ)と鑑別し難い。
CTなどの画像所見も、病初期には、陰性なことが多いので、意識障害が遷延する場合、画像検査や血液検査を、短時間に反復して検査することが、重要と言われる。
表2 急性壊死性脳症で予後不良を示唆する所見 1 乳児(年齢1歳未満) 2 入院時の筋緊張低下、対光反射消失、血圧低下 3 頭部CT、MRIにおける小脳・脳幹病変の存在 4 血清トランスアミナーゼ、乳酸脱水素酵素の異常高値(正常上限の3倍以上) 5 血小板減少(10万/mm3以下) 6 髄液蛋白の異常高値(100mg/dl以上) 急性壊死性脳症は、発症早期に、異常言動(異常行動)を示すことが多い(8/38例)と言う報告がある(奥村)。異常言動は、脳幹に病変を有する症例に、多く見られる。
脳幹病変を有する症例は、予後が不良。脳幹病変を有しない症例は、急性壊死性脳症を発症した24時間以内に、ステロイド剤治療を行うと、予後が良好。γグロブリン大量療法は、脳幹病変を有する症例でも、有しない症例でも、予後改善効果が明白でない。
4.検査所見
急性期に、GOT(AST)、GPT(ALT)などの血清トランスアミナーゼや、LDH(乳酸脱水素酵素)の上昇が、70〜80%の症例で、見られる。上昇程度は、数値が、数十台から、数万台まで、様々。入院直後には、上昇していなくても、入院して、6〜12時間後に、再検査すると、著明に上昇している場合もある。
肝生検では、61%の症例で、肝細胞内に、脂肪蓄積が、見られる。電子顕微鏡観察では、58%の症例に、ミトコンドリアの腫脹や、軽度の多形化が、見られるが、高度の変形(アメーバ状変形など)は、見られない。このような所見は、非特異的な変化であり、ライ症候群の所見とは、異なる。
急性壊死性脳症では、ライ症候群と異なり、ミトコンドリア形態の高度異常は、欠如し、高アンモニア血症も、見られない。
高尿素窒素血症(高BUN血症)、低脂肪血症、代謝性アシドーシスが、見られる。
高アンモニア血症は6%、低血糖は3%、高乳酸・ピルビン酸血症は26%に、軽度、見られるに過ぎない。アンモニアの神経毒性や、低血糖の為、意識が障害されるのではない。
重症例では、血小板減少、血液凝固異常が、見られる。血小板数が10万/mm3以下は、予後不良を示唆する所見とされる。
DIC(播種性血管内凝固)の合併は、稀。
ウイルス感染を反映して、CRP(C反応性蛋白)は、陽性を示す。
尿検査では、蛋白尿、顕微鏡的血尿が、見られる。
髄液検査では、圧が上昇する。
髄液検査では、67%の症例で、蛋白増加が、見られる:髄液蛋白が異常高値(100mg/dl以上)は、予後不良。症例によっては、800mg/dlにまで、蛋白が増加する。
なお、髄液細胞増多が見られる症例は、急性壊死性脳症でない可能性が高い。
上記の、血液、尿、髄液の異常所見は、第5病日頃から、正常化して行く。
肝生検では、61%の症例で、肝細胞内に、脂肪蓄積を認める。電顕上、58%の症例で、ミトコンドリアの腫脹や、軽度の多形化を認めるが、アメーバ状変形など、高度の変形がないのが、ライ症候群との相違だと言う。
CT、MRIなどの画像診断では、左右対称性に、多発性病変が、視床、内包から隣接するレンズ核の一部、側脳室周囲の大脳白質、小脳歯状核周囲、橋、中脳の被蓋に、存在する。
これらの多発性病変の内部は、第1〜2病日には、CT上は、低吸収域として、描出される。また、MRI上は、初期には、T1強調画像で低信号、T2強調画像で高信号として、描出される。脳の輪郭(灰白質)は、74%の症例では、浮腫状だが、6%の症例では、萎縮状に、描出される。
第3病日以降は、CT上は、側脳室周囲の白質に、低吸収域が、明瞭化する。視床の低吸収域の内部に、点状の高吸収域が、斑状に、描出される。また、MRIでは、視床の低吸収域の内部に、T1強調画像と、T2強調画像共に、高信号を示す領域が、描出される。これらの、低吸収域内に存在する高吸収域は、浮腫性病変の内部の出血巣(壊死に伴う血管外への出血)を、示唆する。
脳症であっても、CT所見は、意識障害、痙攣発症時には、正常所見であることが多く、数時間後から半日後に再検査すると、脳浮腫が、明確になることがある。
入院時、CT上の病変が認められなくでも、6時間程後に再検査して、病変が認められることもあるので、意識障害が遷延する症例などでは、再検査をする。
熱性痙攣などと鑑別する為に、CTより、MRIの方が、脳実質病変の検出に有用。
剖検例の脳所見では、視床、脳幹被蓋の灰白質病変(CT上の低吸収域)は、肉眼的には茶褐色を呈し、軟化している。灰白質病変は、顕微鏡所見では、浮腫性変化(CT上の低吸収域)と点状出血(点状の高吸収域)を示す:点状出血は、小血管周囲への赤血球の漏出である。
他方、大脳の側脳室周囲、小脳の歯状核周囲の白質病変は、肉眼的には淡黄色で、著明に軟化している。白質病変は、顕微鏡所見では、血管周囲に血漿が漏出している(血管透過性が亢進している)。
灰白質病変も、白質病変も、炎症細胞の浸潤は、認められない。
脳血管の血管透過性が亢進し、血管周囲へ、赤血球や、血漿が、漏出し、血管周囲の脳組織が、浮腫に陥り、二次的に、神経細胞やグリア細胞が、壊死に陥ると考えられている。
急性壊死性脳症の灰白質病変の分布は、新生児の低酸素性虚血性脳症(HIE)と、多少、相似しているが、急性壊死性脳症では、灰白質病変も白質病変も、境界が明瞭で、神経核や線維束の境界とは無関係な点が、低酸素性虚血性脳症(HIE)と相違すると言う。
急性壊死性脳症では、脳のみならず、肝臓や、腎臓にも、病変が認められる。
池田等の急性壊死性脳症の症例報告では、肝臓(肝生検)では、肝小葉中心静脈周囲に、凝固壊死を認める(肝小葉中心壊死)。しかし、肝細胞には、ライ症候群で認められるような、微細脂肪沈着は、認められない。白血球表面の接着分子(LFA-1)と結合する、ICAM-1が、類洞内皮細胞に強く、肝細胞に弱く、発現する。
腎臓(腎生検)では、急性尿細管壊死像(間質浮腫と、単核球の間質への軽度炎症性浸潤)を、認めた。
急性壊死性脳症では、高サイトカイン血症が見られる:急性壊死性脳症では、IL-6、IL-10、sTNFR1(TNF receptor 1)は、血清中の方が、髄液中に比して、高値を示す。
なお、脳炎、脳症、細菌性髄膜炎で、TNF-αが、高値を示す症例は、予後が悪い。
急性壊死性脳症では、両側対称性(左右対称性)に、多発性の浮腫や壊死による病変が、生じる。このような病変の現れ方は、ウイルス血症などで、ウイルスが脳(中枢神経系)に到達して、増殖して、病変を作るのではないことを、示唆している。
急性壊死性脳症では、血管作動性物質(過剰に放出される、TNF-αなどのサイトカイン)により、脳や、肝臓や、腎臓の血管で、血管内皮細胞障害が起こり、血管透過性が亢進したり、微小血栓形成、微小循環障害が起こり、血管周囲へ、赤血球や、血漿が、漏出し、血管周囲の脳組織が、浮腫や壊死に陥るのかも知れない(注3)。
5.インフルエンザ脳症の分類
インフルエンザ脳症の病型は、急性壊死性脳症、ライ症候群、HSE症候群(HSES)などに分類されている。
これらのインフルエンザ脳症は、頭部CTやMRI検査で、微慢性脳浮腫が見られ、肝機能障害、血液凝固障害(DIC)も、合併することがある。
表3 インフルエンザ脳症の病型分類(「インフルエンザ脳症」の手引きの8頁の表4を改変し引用) 病型 脳浮腫の分布 肝機能障害 血液凝固異常注a) 他の特徴的所見 死亡率 急性壊死性脳症 脳全体+局所病変(視床、脳幹など) 軽度〜高度 なし〜あり 髄液中蛋白増加 高 古典的ライ症候群 脳全体 中等度〜高度 なし〜あり 高アンモニア血症 中 ライ様症候群 脳全体 中等度〜高度 なし〜あり 低ケトン性低血糖 高 HSE様症候群 脳全体(出血や梗塞が加わりやすい) 中等度〜高度 あり ショック、下痢注b) 高 けいれん重積型 大脳皮質の一部(両側前頭葉など) なし〜中等度 なし − 低 その他の型 なし〜軽度 なし〜軽度 なし − 低 注a:DICなどの血液凝固異常。HSE(様)症候群では、DICにより、腎機能障害、肝機能障害も見られる。
注b:HSE症候群では、水様性下痢(特に血性)が見られる。急性壊死性脳症でも、高率(42%の症例)に下痢が見られる(ライ症候群と、異なる)。
6.脳浮腫と脳ヘルニア
脳症、脳炎、脳卒中(脳梗塞、脳出血)などでは、脳浮腫や、脳圧亢進により、脳ヘルニアが起こり、生命に危険が及ぶ。
脳ヘルニアには、中心性ヘルニア(テント上の脳圧が亢進した際、間脳が下方に圧迫され、テント切痕に、嵌まり込み、間脳障害を来たす)や、鉤ヘルニア(テント上の脳圧が亢進した際、側頭葉の鉤や海馬回が、テント切痕に、嵌まり込み(嵌入)、動眼神経障害を来たし、更に、中脳も圧迫障害される)等がある。
脳ヘルニアが起こると、脳幹に二次的な虚血や出血や浮腫が起こり、間脳、中脳、橋、延髄へと下方に障害が波及(二次性脳幹障害)し、延髄障害により、死の転帰をとる。
表4 脳ヘルニアの鑑別 中心性ヘルニア 鉤ヘルニア central syndrome uncal syndrome 間脳障害 動眼神経麻痺 初期 後期 初期 後期 呼吸 正常(ため息) Cheyne-Stokes型 正常 過換気 瞳孔 両側ともに縮小(1〜3mm)a) 両側ともに散大(不整形) 病巣側のみ散大(5〜9mm)b) 病巣側>正常側に高度散大 対光反射 強い光で縮瞳 消失 緩徐(病巣側) 消失(両側) 眼位 正中に固定 病巣側の眼が、外側に偏位する 眼球運動c) 亢進(偏視する) 正常(偏視する) 病巣側で消失(偏視しない) Babinski反射 両側とも陽性(麻痺側で著明) 両側とも陽性 姿勢 除皮質硬直(decorticate rigidity) 除脳硬直(deverebrate rigidity) a).中心性ヘルニアでは、瞳孔は、初期には、両眼ともに、1〜3mmに、縮小する(縮瞳相)。中心性ヘルニアでは、頚部をつねると両側の瞳孔が、毛様体脊髄反射(eliospinal reflex)により、開大する。
b).鉤ヘルニアでは、病巣側(病巣が存在する脳の側)の眼のみが、散大する。鉤ヘルニアの極初期には、病巣側(患測)の瞳孔散大が見られない。そのような場合、項部硬直を調べるように、頭を10秒程度、前屈させると、病巣側(患測)の瞳孔散大が起こる。
c).oculocephalic反射(doll's head eye movement):意識障害があっても、外眼筋に麻痺がなければ、頭を、受動的に、回転させる(左右、上下に動かす)と、眼が、人形の眼のように、偏視を続けたまま、残る(眼が、頭の動きと反対側に動く)。例えば、頭を、急に右側に受動的に回転させると、両側の眼球は、左側を偏視し(左側に偏位し)、両眼の左端に、白目が残らない。oculocephalic反射(OCR)oculocephalic反射(OCR)は、脳幹障害があると、両側性に消失する。
中心性ヘルニアは、テント上の脳血管障害などに際して、両側大脳の浮腫により、間脳が下方に圧迫され、起こる。
中心性ヘルニアでは、呼吸は、初期には、ほほ正常(ため息、あくび、休止が見られる)だが、後期には(すると)、Cheyne-Stokes型(時に呼吸が休止する)になる。さらにstageが進行し、中脳−橋上部が障害されると、過換気になり、橋下部−延髄上部が障害されると、失調呼吸(浅い、頻数な呼吸)になる。
瞳孔は、瞳孔不同が見られない:瞳孔は、両側瞳孔とも、縮瞳して、1〜3mmに縮小している)。脳ヘルニア(脳浮腫)が進行し、中脳以下の脳幹が障害されると、瞳孔は、両眼ともに、散大して、不整形になる。
眼球運動は、oculocephalic反射(doll's head eye movement)が、亢進していて、頭を、正常の人に比し、ゆっくり回転させても、眼が偏視したまま、残る。
Babinski反射は、両側とも陽性になる。四肢を他動的に、急速に動かすと、抵抗(硬直)が強くなり、緩徐に動かすと、抵抗が弱くなる(paratonic rigidity)
疼痛刺激を加えると、除皮質硬直(decorticate rigidity:gegenhalten)になる。さらにstageが進行し、中脳−橋上部が障害されると、除脳硬直になり、橋下部−延髄上部が障害されると、時に、下肢を屈曲させる。
中心性ヘルニアでは、初期には、意識レベルは、欠神、ため息が見られるが、必ずしも昏睡にはならない。
2).鉤ヘルニア
鉤ヘルニアは、一側の大脳病変により、片側の鉤回が、テント切痕に、嵌まり込み(嵌入)、動眼神経障害や、中脳などの圧迫が起こる。
鉤ヘルニアでは、呼吸は、初期には、正常だが、後期には、過換気になる(稀に、Cheyne-Stokes型)。
瞳孔は、瞳孔不同が見られる:瞳孔は、麻痺側(脳の病巣がある側)の瞳孔が、5〜9mmに散大する。
眼球運動は、oculocephalic反射が、初期には正常だが、後期には、病巣側のみが障害(消失)し、頭を側方に動かしても、病巣側の眼は偏位しなくなる(病巣側の瞳孔が散大した眼が、頭と一緒に動く)。
Babinski反射は、両側とも陽性になる。
疼痛刺激を加えると、除脳硬直(deverebrate rigidity)になることがある。
中枢性顔面神経麻痺では、末梢性顔面神経麻痺と異なり、額部の麻痺は現れない。顔面神経麻痺でも、末梢性の麻痺では、病側の額には皺寄せが不可能か弱いが、中枢性の麻痺は、両側の額に左右対称性に皺寄せが可能。
表5 脳出血の部位の鑑別診断(参考文献の田崎氏等の300頁の表20-1等を改変し引用) 症状、所見 被殻出血 視床・視床下部出血 小脳出血 橋出血 くも膜下出血 片麻痺 + + − 四肢麻痺 − 瞳孔 正常 縮小(左右不同) 縮小(左右不同) 縮小 種云 対光反射 + − + +〜− + 顔面神経麻痺 +(反対側) +(反対側) +(同側) +(同側) − 感覚障害 + + − + − 眼球の水平共同偏位 +(同側へ) +(時に) +(反対側へ) − − 眼球の下方共同偏位 − + − − − 眼球上下運動(bobbing) − − + + − 半盲 + +(初期) − − − 初期の歩行不能 ± ± + + − 嘔吐 +(時に) +(時に) +(重篤、反復性) +(しばしば) +(しばしば) 痙攣 +(時に) − − − +(時に) 発作時意識障害 ± ± − + +(しばしば) 急激な悪化 − − − + + 除脳硬直姿勢 一側性 一側性 両側性(後期) 両側性 後期 参考に、脳卒中の出血部位による眼所見や麻痺の相違点を、下図にまとめた(参考文献の「ベットサイドの神経の診かた」の301頁の田崎氏等の図20-1を改変し引用した)。
HHV-6脳炎・脳症は、前頭葉優位型(主に前頭葉優位に限局性に、皮質下白質から皮質にかけて、病変が分布する型)のパターンを示すことが多い。
基底核・間脳脳幹型は、水口(Mizuguchi)等の急性壊死性脳症に類似した画像所見を呈する。
注2:単純ヘルペス(HSV)は、ヘルペス脳炎(単純ヘルペス脳炎)を来たす。
ヘルペス脳炎では、CT所見で、急性期に、側頭葉を中心に、脳壊死による低吸収域や、出血による高吸収域を認める。私の大学病院で経験した症例では、大学に輸送した病院で撮影したCTでは、脳浮腫の所見だけしか認めなかったが、同じ日の夜、大学病院で再検査したCTでは、両側の側頭葉に、脳壊死による低吸収域や、出血による高吸収域を認めた。
ヘルペス脳炎で見られる壊死や出血は、単純ヘルペスウイルスが、直接、脳実質を、障害することが、原因と考えられる。
インフルエンザ脳症として見られる急性壊死性脳症で見られる壊死や出血は、インフルエンザウイルスが、直接、脳実質を、障害することが原因ではなく、血管内皮細胞障害により、血管透過性が亢進し、微小血栓形成、微小循環障害が起こることが原因と考えられる。
なお、ヘルペス脳炎の治療には、アシクロビル(ACV)の点滴治療が行われる。アシクロビル(ACV)の添付文書には、通常、アシクロビル(ACV)を、1回体重1kg当たり5mgを1日3回、8時間毎に1時間以上かけて、7日間点滴静注するように、記載されている。しかし、私が大学病院で経験した症例では(この当時は、アシクロビルは、保険適応されておらず、治験の段階だった)、14日間程、アシクロビルを点滴で投与し、一旦、ヘルペス脳炎の症状が改善した(解熱し、意識レベルが改善し、歩行可能となった)が、アシクロビル投与終了後、ヘルペス脳炎の症状が、再燃した。ヘルペス脳炎では、アシクロビル投与は、長めに行うか、暫減しながら投与を中止した方が、良いようである。その為、添付文書には、「なお、脳炎・髄膜炎においては、必要に応じて投与期間の延長もしくは増量ができる。ただし、上限は1回体重1kg当たり10mgまでとする。」と明記されている。
ヘルペス脳炎は、アシクロビル(ACV)が登場する前の時代には、70%の症例が死亡し、残りの30%の症例は後遺症を残すとされていた。自経例では、治験段階のアシクロビルを点滴投与し、救命し得たが、重篤な後遺症を残してしまった。
ヘルペス脳炎の教訓
1.ヘルペス脳炎(単純ヘルペス脳炎)では、長期間の発熱を伴うが、通常の単純ヘルペスウイルス感染症に見られるような、口内炎、歯肉炎、皮膚の水疱などの皮膚病変は、認められないことが多い(発熱が長く続いて、咳などの呼吸器症状がなく、次第に、意識が低下したり、痙攣などを起こす際には、ヘルペス性脳炎を疑う)。
ヘルペス脳炎では、両側の側頭葉に、低吸収域(壊死による)や、高吸収域(出血による)を認める。
なお、ヘルペス脳炎では、CRPや白血球数は上昇しない(ウイルス感染なのに、リンパ球より、好中球が増加する)。
2.ヘルペス脳炎では、意識障害はあるが、細菌性髄膜炎などに比して、項部硬直などの髄膜刺激症状は、軽微なことがある。
3.ヘルペス脳炎では、脳脊髄液の検査で、髄液に、赤血球が混入していたり、キサントクロミーであることがある(私が経験した症例でも、最初の病院で行った脳のCT検査では、脳浮腫の所見しか見られなかったのに、髄液中に、赤血球が混入して、キサントクロミーであった為、夜間、CTを再検査して、診断が早まった)。なお、髄液中には、リンパ球優位に白血球が増加する(自経例では、髄液中の細胞数は608/3ケで、リンパ球が64%、単球が15%、好中球21%だった。赤血球が、125/3ケ混入していた)。
4.ヘルペス脳炎(急性壊死性脳症も含めた脳炎)では、CTは、状態が許すなら、頻回に検査した方が良い。
5.ヘルペス脳炎では、アシクロビル(ACV)投与は、長めに行うか、暫減しながら投与を中止した方が、良い。
単純ヘルペスの初感染は、ヘルペス性歯肉口内炎を起こし、歯肉が腫脹し、下のスライド写真のように、咽頭等にアフタが出現することがある。
しかし、単純ヘルペスの(初)感染で、ヘルペス脳炎を起こす場合は、歯肉炎や口内炎を来たさないことが多い。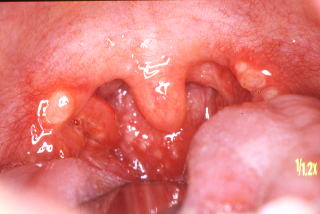 注3:参考文献には、急性壊死性脳症では、過剰に放出されるサイトカイン(TNF-αなどの)により、脳などの血管で、血管内皮細胞障害が起こると言う説が、書かれている。
注3:参考文献には、急性壊死性脳症では、過剰に放出されるサイトカイン(TNF-αなどの)により、脳などの血管で、血管内皮細胞障害が起こると言う説が、書かれている。
血管内皮細胞や、リンパ球や、赤血球の表面の糖鎖には、シアル酸が存在する。
シアル酸は、COOH基を持つため、陰性荷電(マイナスの電荷)を有している。
シアル酸を含む糖鎖により、血管内皮細胞と、赤血球やリンパ球は、陰性荷電(陰性苛電)により反発し、接着が防止される。血管内皮細胞は、強力な陰性荷電を有しており、同じく陰性荷電を有する血小板とは、反発し合い、血小板の粘着・凝集が防がれている。
インフルエンザウイルスは、シアル酸を加水分解する酵素のノイラミニダーゼ(NA)を、産生する。
私見だが、インフルエンザ感染に伴ない、インフルエンザウイルスが産生するノイラミニダーゼ(NA)が、何からの機序で、血管内に流入し、血管内皮細胞や、リンパ球などのシアル酸を、分解し、リンパ球の接着を増強させて、血管内皮細胞障害を、強く引き起こし、急性壊死性脳症を発症させるのかも知れない。
インフルエンザウイルス、麻疹ウイルスなどは、赤血球凝集素(HA)を有しているので、赤血球を凝集させる。ウイルスが産生する赤血球凝集素(HA)が、血管内で、赤血球などを凝集させ、微小血栓形成や微小微小循環障を来たすのかも知れない。
なお、水痘帯状疱疹ウイルス(VZV)、単純ヘルペスウイルス(HSV)など、ヘルペス群ウイルスは、赤血球凝集能を有さない。
参考文献
・水口雅、他(厚生労働省インフルエンザ脳炎・脳症研究班):「インフルエンザ脳症」の手引き 平成15年3月.
・水口雅:インフルエンザウイルス脳症 日本医師会雑誌 第134巻・第10号、1926-1928、2006年.
・水口雅:インフルエンザ脳症の治療 日本医師会雑誌 第134巻・第2号、224-225、2005年.
・水口雅:インフルエンザ脳症 話題の医学(ビデオ:万有製薬株式会社提供、2002年12月22日放送).
・水口雅:小児急性壊死性脳症 小児科 39: 279-287, 1998.
・水口雅:インフルエンザ脳症 日本医師会雑誌 121:393-397, 1999.
・水口雅:急性脳症研究の最近の進歩 −急性壊死性脳症(新しい症候群)と溶血性尿毒症症候群− 日本小児科学会雑誌(学会抄録) 100:167, 1996.
・富樫武弘、他:インフルエンザ流行期に発症した小児急性脳炎・脳症 日本小児科学会雑誌 103:1202-1209, 1999.
・富樫武弘、他:インフルエンザ流行中にみられる小児期脳炎・脳症患者の脳脊髄液中IL-6, TNF-α 日本小児科学会雑誌 103:16-19, 1999.
・富樫武弘:小児期インフルエンザ脳炎・脳症の実態、小児科、Vol.41 No.5、740-744、2000年.
・伊藤嘉規、他:インフルエンザ関連脳炎・脳症の小児11例の検討 日本小児科学会雑誌 103: 1210-1214, 1999.
・赤坂紀幸、他:インフルエンザ流行期間中に発生した小児期急性脳症の検討 日本小児科学会雑誌 103:1215-1221, 1999.
・原寿郎:小児中枢神経疾患の免疫病態 日本小児科学会雑誌 104:920-924, 2000.
・小倉英郎:総説 インフルエンザ、最近の話題 日本小児科学会雑誌 105:73-80, 2001.
・富樫武弘、他:小児期インフルエンザ脳炎・脳症の2剖検例 日本小児科学会雑誌 106:76-80, 2002.
・池田祐一、他:肝障害、腎不全合併の急性壊死性脳症患児への持続血液濾過透析法 日本小児科学会雑誌 106:81-84, 2002.
・市山高志、他:インフルエンザ脳症の型別サイトカイン解析(第108回日本小児科学会学術集会抄録) 日本小児科学会雑誌 109:158, 2005.
・植松貢、他:細菌性髄膜炎に合併し、予後良好であった急性壊死性脳症の1例 日本小児科学会雑誌 109巻6号、735-740、2005年.
・森嶋恒雄、他(厚生労働省 新興・再興感染症「インフルエンザ脳症の発症因子の解明と治療及び予防方法の確立に関する研究」班):インフルエンザ脳症ガイドライン 2005年11月.
・田崎義昭、斎藤住雄:ベットサイドの神経の診かた、南山堂(1978年).
・島津邦男:抗脳浮腫療法、脳血管障害の臨床、日本医師会雑誌、特別号、Vol.125, No.12、S144-S147、2001年.
・上田英雄、他:内科学(第四版、1987年、朝倉書店).
・吉成聡、浜野晋一郎:総説 HHV-6の中枢神経症状−脳炎・脳症を中心に−、日本小児科学会雑誌、111巻8号、1013〜1026頁、2007年.
・横田俊平、藤田利治、森雅亮、根津敦夫、奥村彰久、細矢光亮、鈴木宏、鈴木ゆめ、黒岩義之、森島恒雄、インフルエンザ随伴症状調査研究班:インフルエンザに伴う臨床症状の発現状況に関する調査研究 第1報 薬剤使用および臨床症状発現の臨床的検討、日本小児科学会雑誌、111巻12号、1545-1558、2007年.
・藤田利治、森雅亮、根津敦夫、奥村彰久、細矢光亮、鈴木宏、森島恒雄、横田俊平:インフルエンザに伴う臨床症状の発現状況に関する調査研究 第2報 薬剤使用と臨床症状発現との関連についての統計解析、日本小児科学会雑誌、111巻12号、1559-1567、2007年.
・奥村彰久:SS6-6 急性壊死性脳症の臨床像と予後、第111回日本小児科学会学術集会、抄録、日本小児科学会雑誌、第112巻・第2号、170頁、2008年.
・赤羽太郎、柳沢光彦、小林真二:単純ヘルペス脳炎 小児科診療 第50巻・11号、2272-2276、1987年.